結核病後の肺疾患の隠れた負担
世界的な努力により結核(TB)の治癒率は向上していますが、二次的な危機が生じています。それは、生存者が長期にわたる呼吸器障害を経験することです。結核病後肺疾患(PTLD)は、抗結核療法完了後に慢性の呼吸機能障害が続く異質な状態を特徴とします。その有病率は高いにもかかわらず、患者が制限型または閉塞型の障害を発症するかどうかを規定する根本的な生物学的メカニズムはほとんど不明でした。ケニアのナイロビで行われたアメリカ呼吸器・重篤医学会誌に掲載された画期的な前向き研究は、これらの異なるPTLD型を定義する臨床的およびトランスクリプトミックリスク要因について重要な洞察を提供しています。
研究手法:ナイロビでの縦断的研究
研究者は、新規診断された肺結核患者205人の前向き観察コホート研究を行いました。参加者は診断時(0ヶ月)に登録され、6ヶ月間の標準抗結核療法を経て追跡されました。主要評価項目は、治療完了後6ヶ月(12ヶ月時)の異常スピロメトリーによるPTLDの存在でした。本研究では、PTLDを2つの主要な型に分類しました:制限型障害と閉塞型障害。臨床観察と分子病理学のギャップを埋めるために、チームは診断時と治療終了時に採取した血液サンプルのトランスクリプトミック分析を行いました。
型の定義:臨床的リスク要因
205人の参加者の中で、12ヶ月時点で103人(50.2%)がPTLDと診断されました。この高い発症率は、微生物学的治癒が機能的回復を意味しないことを強調しています。PTLDを発症したうち、60人が制限型を、43人が閉塞型を示しました。臨床評価では、PTLDを発症した参加者は一般的に上腕中周径(MUAC)が低く、咳のピークフローが低下しており、栄養状態と機械的な肺クリアランスが早期の予後不良の指標であることが示唆されました。
多変量解析では、診断時のレントゲン画像の重症度が両型の強力な予測因子であることが明らかになりました。胸部レントゲン画像で1つ以上の肺象限が関与している場合、制限型PTLD(調整オッズ比2.1、P<.001)および閉塞型PTLD(調整オッズ比2.2、P<.001)の発症リスクが2倍以上増加しました。特に、過去に結核を経験した歴史は、閉塞型PTLDと強く関連しており、調整オッズ比は5.4(P<.001)であり、累積的な肺損傷が気道リモデリングを優先させることが示唆されました。
トランスクリプトミックプロファイリング:生物学的乖離の解明
この研究の最も重要な貢献は、2つのPTLD型を区別する独自の転写シグネチャを特定したことです。これらの分子マーカーは、制限型と閉塞型の疾患が単なるスペクトラム上の異なる点ではなく、異なる免疫病理学的プロセスの結果であることを示唆しています。
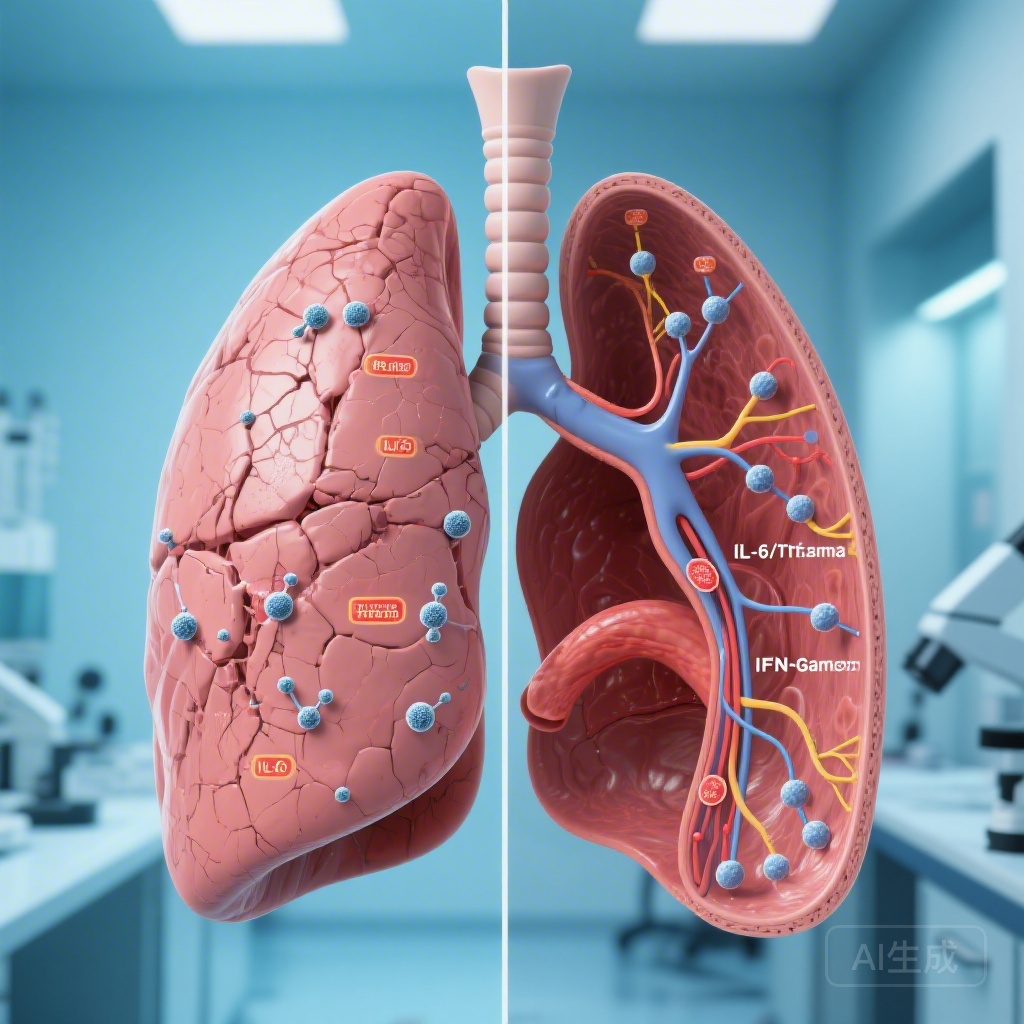
制限型PTLD:線維化のシグネチャ
制限型PTLDを発症した参加者において、診断時のトランスクリプトミック分析ではIL-6/JAK/STAT3およびTNF-αシグナル伝達経路の有意な上調が観察されました。これらの経路は、炎症と線維化を促進する典型的なドライバーです。診断時にこれらのシグネチャが存在することは、肺容積の減少や実質の瘢痕化を特徴とする制限型障害への軌道が感染の初期段階で設定されていることを示しています。これは、抗線維化や対象となる抗炎症介入が長期的な損傷を軽減する可能性がある、TB治療開始時の治療ウィンドウを示唆しています。
閉塞型PTLD:インターフェロンシグナルの持続
一方、閉塞型PTLDは異なる時間的および分子的プロファイルを示しました。制限型のシグネチャが診断時に支配的であったのに対し、閉塞型のシグネチャは治療終了時(6ヶ月)に顕著となりました。閉塞型PTLDを発症した参加者は、IFN-αおよびIFN-γシグナル応答のトランスクリプトミック上調を示しました。これは、閉塞型疾患が、病原体が排除された後も続く未解決の炎症によって駆動されていることを示唆しています。この持続的なインターフェロン駆動の環境は、慢性閉塞性肺疾患(COPD)で見られるような固定性の気流閉塞の発症に寄与している可能性があります。
専門家のコメント:精密管理へ向けて
ナイロビコホートの研究結果は、TB生存者の管理に大きな影響を及ぼします。歴史的には、PTLDは単一の実体として扱われ、しばしば汎用の気管支拡張薬や肺リハビリテーションで管理されてきました。しかし、トランスクリプトミックシグネチャの乖離は、層別化されたアプローチが必要であることを示唆しています。早期に制限型疾患の兆候(例えば、高レントゲン象限関与度と早期IL-6上昇)を示す患者に対しては、JAK/STAT3経路を標的とした宿主指向療法の導入が、実質の健全性を保つ可能性があります。
閉塞型疾患のリスクのある患者、特に過去に結核を経験した患者に対しては、持続的なインターフェロン介在炎症の解消に焦点を当てる必要があります。本研究は、遺伝子発現データを含むことで臨床予測モデルが大幅に改善されることを示しており、分子診断が将来、恒久的な肺損傷が生じる前に高リスク患者を特定するのに役立つ可能性があることを示しています。本研究の制限点は、周辺血トランスクリプトミクスが肺病理学を反映することへの依存ですが、臨床型との強い相関関係は、全身マーカーが肺特異的プロセスの堅固な代理指標であることを示唆しています。
結論:新しいTB回復のパラダイム
結核病後肺疾患は、高負荷地域のすべてのTB生存者の半数に影響を与える重要な公衆衛生課題です。制限型と閉塞型の症例がそれぞれ早期の線維化炎症と持続的なインターフェロンシグナルによって駆動されていることを示すことで、本研究は肺損傷のメカニズム理解に一歩近づいています。これらの異なる生物学的軌道を認識することは、結核の治癒が完全な呼吸器健康の回復をも意味するよう、標的治療の開発につながる第一歩となります。
資金提供と臨床試験情報
本研究は、国立衛生研究所(NIH)からの助成金によって支援されました。コホートの詳細とデータ共有については、アメリカ呼吸器・重篤医学会誌または関連する臨床研究データベースの研究登録情報を通じて確認できます。
参考文献
1. Zifodya JS, Kijaro LA, Nduba V, et al. Clinical and transcriptomic risk factors for post-tuberculosis lung disease in a cohort of Kenyan adults. Am J Respir Crit Care Med. 2026;41738226.
2. Migliori GB, et al. Post-tuberculosis lung disease: an update on terminology, genetics and management. Eur Respir J. 2021;57(4):2002799.
3. Ravimohan S, et al. Tuberculosis and lung damage: from epidemiology to pathophysiology. Eur Respir Rev. 2018;27(147):170077.