背景
t(11;14)転座は、サイクリンD1の過剰発現と中間予後を特徴とする多発性骨髄腫(MM)の独自の生物学的サブセットを定義する。CD38モノクローナル抗体、プロテアソーム阻害薬、免疫調整薬、コルチコステロイドを含む4剤併用誘導療法(QUAD)と自家末梢血幹細胞移植(ASCT)の導入により、測定可能残存病変(MRD)による反応度は重要な予後マーカーとして台頭した。本研究では、現代的な治療プロトコルを受けたt(11;14)+ MM患者における遅延したMRD消去と優れた無増悪生存期間(PFS)との逆説的な関係を検討する。
研究デザイン
後方視的コホート分析では、QUAD誘導療法(ダラツムマブ-ボルテゾミブ-レナリドミド-デキサメタゾンまたはイサツクシマブベースのレジメン)とASCT、MRD適応維持療法を受けた新規診断多発性骨髄腫患者(NDMM)302例を評価した。中央集中的な次世代フローサイトメトリー(EuroFlow、感度10-5)で、誘導後、ASCT後、維持療法中の各時間点でMRDを評価した。主なコホート比較は、47例のt(11;14)+患者と255例のt(11;14)-患者の間で行われ、中央値フォローアップは45.8ヶ月であった。
主要な知見
MRD動態
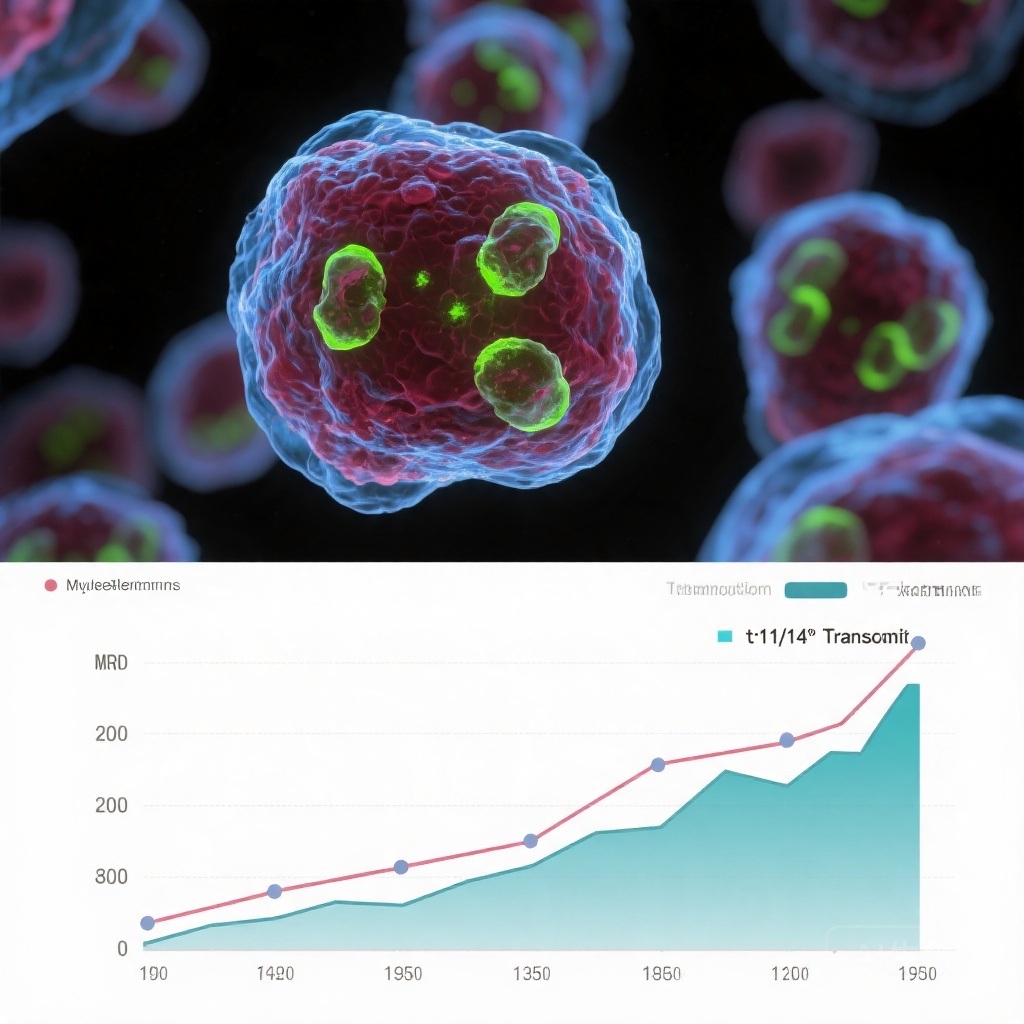
t(11;14)+患者は、著しく遅いMRD消去を示した:誘導後のMRD <10-5率は9%対31%(p=0.002)、ASCT後の36%対59%(p=0.008)、任意の時間点での53%対75%(p=0.003)であった。MRD <10-5を達成するまでの中央値時間はほぼ2倍(13.6対7.7ヶ月、p<0.001)だった。持続的なMRD陰性(<10-5で≥12ヶ月)の率は同等(38%対46%、p=0.36)だった。
生存アウトカム
MRD転換が遅れても、t(11;14)+患者は4年間のPFS(90%対72%、HR 0.38、95% CI 0.18-0.79)が優れており、全生存期間(OS)も良好な傾向(94%対85%、p=0.12)を示した。多変量解析では、持続的なMRD陰性が最強の予後因子(HR 0.21、95% CI 0.08-0.52)であり、S-MRD <10-5を達成したt(11;14)+患者では進行が観察されなかった(0/18対S-MRD陽性の11/29、p<0.001)。
生物学的相関
著者は、遅いMRD動態がt(11;14)+疾患における低い腫瘍増殖率を反映している可能性があると推測している。また、BCL-2阻害への極めて高い感受性(本コホートでは使用されていない)は、MRD陰性化が達成された後に持続的な反応をもたらすアポトーシス機構の保存を示唆している。
専門家コメント
Shaji Kumar博士(Mayo Clinic、本研究には関与していない)は、「これらの知見は、より速いMRD消去が常により良い結果を予測するという我々の教義に挑戦しています。t(11;14)集団は、早期のレジメン強化よりも長期の治療期間が有益であるかもしれません」と述べた。本研究の限界には、後方視的デザインと異質な維持療法(67%が抗CD38継続)が含まれている。
結論
t(11;14)+ MMは、QUAD/ASCT療法に対する遅延したが非常に重要なMRD反応を示し、異なる反応評価スケジュールが必要である。これらの患者は、MRD消去が遅れても優れた長期制御を達成し、効果的なレジメンの放棄ではなく、MRD適応期間が支持される。このサブセットにおけるBCL-2阻害剤の組み合わせの前向き検証が望まれる。
資金提供
本出版物で報告された研究は、国立衛生研究所の国立癌研究所(Award Number P30CA016086)からの支援を受けています。内容は著者の責任に基づくものであり、NIHの公式見解を必ずしも反映しているわけではありません。
参考文献
1. Bal S, et al. Blood. 2026;147(16):1857-1862. PMID: 41592281
2. Kumar S, et al. Blood Cancer J. 2024;14:12. PMID: 41176523