ハイライト
- 抗BCMAバイスペシフィック抗体(bsAbs)は、抗GPRC5D bsAbsと比較して、多発性骨髄腫(MM)患者においてより深刻かつ頻繁な感染症を引き起こします。
- そのメカニズムは、BCMAが予想外に早期B細胞前駆細胞、特に小前B細胞に発現することにより、それらが枯渇することに関与します。
- 一方、GPRC5Dの発現は悪性および正常なプラズマ細胞に非常に限定されており、早期B細胞系を保護します。
- この研究は、患者の基線感染リスクと免疫状態に基づいた個別化された治療選択の生物学的根拠を提供しています。
背景:現代の骨髄腫治療における感染の課題
再発/難治性多発性骨髄腫(RRMM)の治療領域は、T細胞をリダイレクトする治療法、特にバイスペシフィック抗体(bsAbs)の導入により革命が起きています。これらの分子はT細胞を腫瘍関連抗原に橋渡しし、強力な細胞障害反応を誘導します。現在臨床で使用されている主要な標的は、B細胞成熟抗原(BCMA)とGタンパク質共役受容体クラスCグループ5メンバーD(GPRC5D)です。
両方の標的は著効果を示していますが、安全性プロファイルに関しては臨床上の大きな違いが見られます:抗BCMA bsAbs(テクリスタマブやエルラナタマブなど)を受けた患者は、抗GPRC5Dエージェント(タルケタマブなど)を受けた患者と比較して、高グレードの感染症と低ガンマグロブリン血症の頻度が著しく高いです。この違いの生物学的基盤は最近まで十分に理解されておらず、しばしば成熟したプラズマ細胞でのBCMAの普遍的な存在に単純に帰因されていました。しかし、結果として生じるリンパ球減少の深さと持続性は、B細胞系に対するより深い影響を示唆していました。
研究デザインと方法論
この現象を調査するために、ジェリネクらは『Blood』に掲載された包括的なマルチプラットフォーム分析を行いました。研究では、高解像度トランスクリプトミクス、高度なフローサイトメトリー、動物モデルを組み合わせて、B細胞発生の全スペクトラムにわたるBCMAとGPRC5Dの発現をマッピングしました。
研究者たちは、11人のMM患者と8人の健常ドナーの骨髄(BM)吸引液を対象に、単一細胞RNAシーケンシング(scRNA-seq)を行い、標的抗原の正確な細胞内局在を決定しました。これに加えて、次世代フローサイトメトリー(NGF)を使用して、様々なbsAbs治療を受けている62人の再発MM患者の免疫プロファイリングを行いました。さらに、チームはすべてのB細胞段階でBCMA発現がないMIcγ1マウスモデルを使用し、観察された細胞枯渇が標的特異的であることを確認するための陰性コントロールとして利用しました。主な評価項目は、B細胞サブセットの定量と、これらの変化が臨床感染イベントとの相関関係に焦点を当てました。
主要な知見:広範囲対選択的枯渇
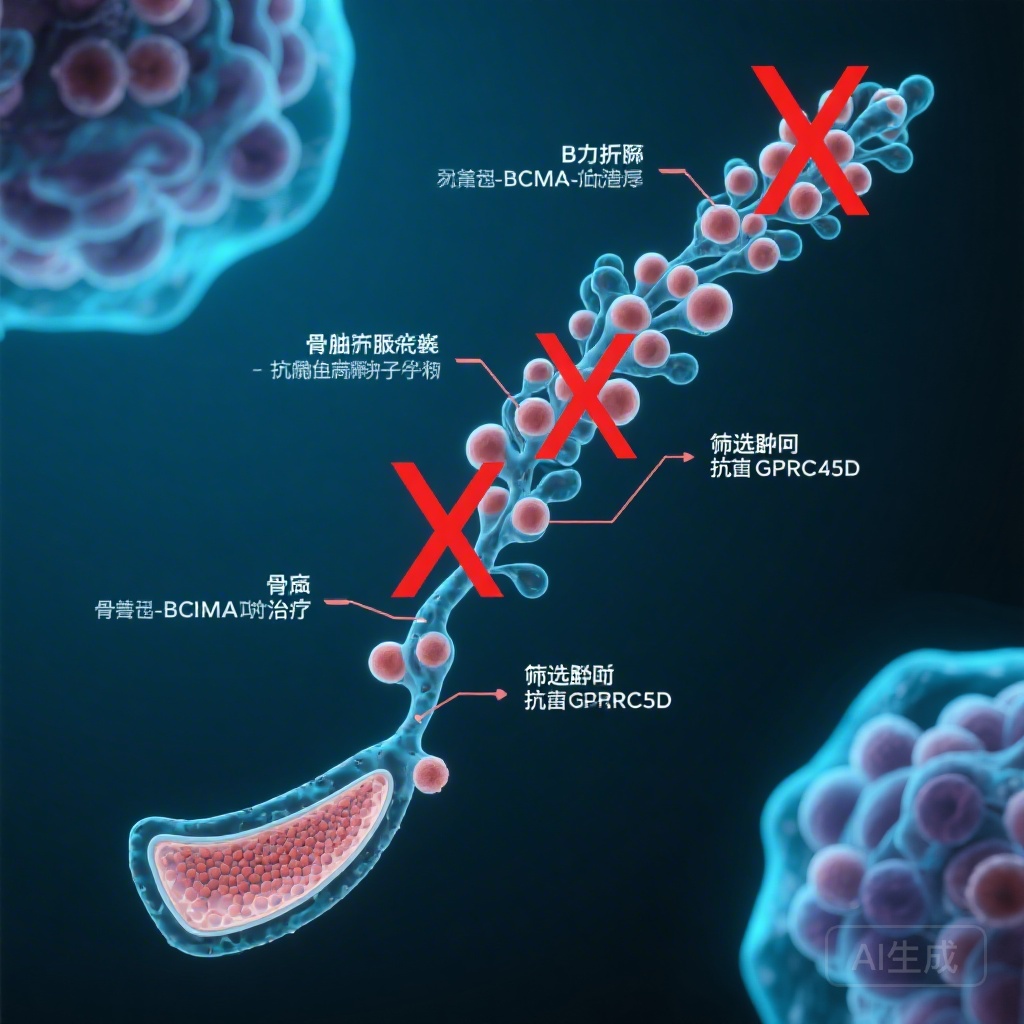
プラズマ細胞を超えたBCMA発現
最も驚くべき発見は、BCMAの発現が成熟B細胞とプラズマ細胞に限定されていないことです。単一細胞RNAシーケンシングの結果、BCMAがB細胞前駆細胞コンパートメント内の小前B細胞に驚くほど発現していることが明らかになりました。一方、GPRC5Dの発現は悪性プラズマ細胞に厳密に制限されており、正常なプラズマ細胞にも一部発現しますが、早期B細胞サブセットにはほとんど発現しません。
免疫消滅の臨床的証拠
患者のNGFプロファイリングは、これらのトランスクリプトミック知見を臨床的に確認しました。抗BCMA bsAbsを受けた患者では、成熟した骨髄B細胞が著しく枯渇し、中央値が4.9%から0%に低下しました(P < .001)。さらに、正常なプラズマ細胞も効果的に消滅し、0.17%から0.0002%未満に減少しました(P < .001)。重要なのは、この枯渇が一時的なものではなく、治療期間中継続したことです。
2つのタイプのbsAbsを比較すると、データは抗BCMA療法が、抗GPRC5D療法とは異なり、未熟な小前B細胞のほぼ完全な損失につながることを示しました。これは、抗BCMA剤が単に「最終製品」(プラズマ細胞)だけでなく、「工場」(前B細胞)を破壊することも意味します。
動物モデルの検証
MIcγ1マウスモデルの使用は、これらの結果をさらに確固たるものにしました。このモデルでは、B細胞系のどの段階でもBCMAが発現しないため、抗BCMA剤の投与によりB細胞サブセットの枯渇は見られませんでした。これは、ヒトでのリンパ球減少が抗体の作用メカニズムによる直接的な「標的オン、腫瘍オフ」効果であり、T細胞活性化の非特異的な結果ではないことを確認します。
専門家のコメントと臨床的意義
ジェリネクらの知見は、多発性骨髄腫の臨床管理に重大な影響を与えます。前B細胞でのBCMAの同定は、これらの療法を受けている患者が機会性感染に対していかに特異的に脆弱であるかを説明しています。B細胞発生が非常に初期の段階で中断されるため、体は新規病原体に対する新たな体液反応を起こすことができません。
個別化された治療選択
医師は、BCMAとGPRC5Dの標的を選択する際、患者の基線免疫状態と感染歴を考慮する必要があります。再発性肺炎の既往または既存の重度低ガンマグロブリン血症のある患者の場合、早期B細胞系を保護するGPRC5D標的アプローチがより安全な治療ウィンドウを提供することが考えられます。一方、BCMAで見られる広範な枯渇は、自己免疫疾患などの他の文脈で活用できる可能性があります。自己反応性B細胞前駆細胞の除去が治療目標となる場合です。
感染リスクの管理
この研究は、抗BCMA bsAbsを受けている患者に対する積極的な補助ケアの必要性を強調しています。これには、ルーチンの静脈内免疫グロブリン(IVIG)置換、厳格な抗菌プロフェイロキシス(例:PJPやHSV/VZVに対する)、不尋常な感染に対する高い疑念が必要です。B細胞工場が実質的に停止しているため、これらの患者は治療期間中に重症複合免疫不全症の患者と同様に機能します。
結論
要するに、この研究は現代の骨髄腫治療の感染プロファイルの決定的なメカニズム的洞察を提供しています。抗BCMA bsAbsが小前B段階からB細胞系を標的とし、抗GPRC5D bsAbsがプラズマ細胞に限定されるという事実は、前者が感染性疾患の負担が著しく高い理由を明確にしています。これらの結果は、多発性骨髄腫におけるより個別化された免疫療法戦略への移行を支持しており、これらの薬剤の前例のない効果と、必須の免疫機能を維持する必要性のバランスを取っています。
参考文献
1. Jelinek T, Zihala D, Zabaleta A, et al. Selective B-cell subset depletion underlies increased infection risk in patients with MM treated with anti-BCMA vs anti-GPRC5D bsAbs. Blood. 2026;147(10):1070-1082. PMID: 41405507.
2. Moreau P, Garfall AL, van de Donk NWCJ, et al. Teclistamab in Relapsed or Refractory Multiple Myeloma. N Engl J Med. 2022;387(6):495-505.
3. Chari A, Minnema MC, Berdeja JG, et al. Talquetamab, a T-Cell-Redirecting GPRC5D Bispecific Antibody, in Relapsed or Refractory Multiple Myeloma. N Engl J Med. 2022;387(24):2232-2244.