Nổi bật
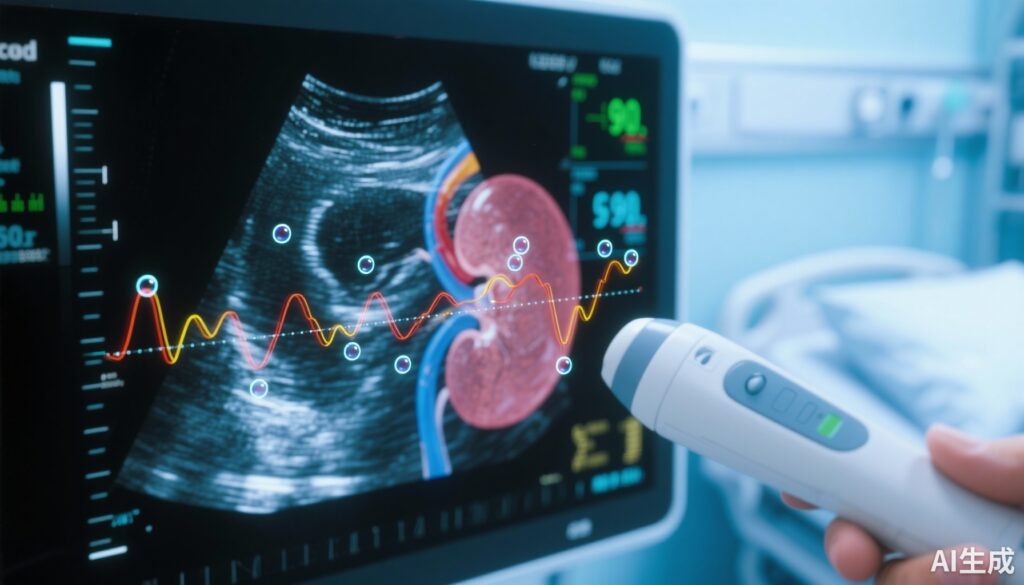
– Ở 20 bệnh nhân nguy kịch ổn định, các thông số siêu âm tăng cường thận (CEUS) được duy trì ổn định qua các lần quét lặp lại trong một giờ.
– Hệ số biến động trong đo lường: RBV 23,2%, mTT 13,9%, PI 33,8% — mTT có vẻ ít biến đổi nhất.
– Đôi liều lượng chất tăng cường siêu âm (UCA) tăng các chỉ số dựa trên biên độ (RBV và PI) nhưng không ảnh hưởng đến mTT, cho thấy các chỉ số dựa trên thời gian ít phụ thuộc vào truyền dịch hơn.
Nền tảng
Đánh giá tuần hoàn vi mạch thận tại giường vẫn là nhu cầu chưa được đáp ứng trong chăm sóc cấp cứu. Tổn thương thận cấp (AKI) phổ biến ở đơn vị chăm sóc đặc biệt (ICU) và bị ảnh hưởng bởi các thay đổi trong tuần hoàn thận ở mức vi mạch. Siêu âm tăng cường (CEUS) sử dụng các chất tăng cường bọt khí trong mạch máu để tạo ra hình ảnh phân giải cao của tuần hoàn mô mà không cần bức xạ ion hóa hoặc chất tăng cường gây tổn thương thận. Phân tích đường cong cường độ-thời gian (TIC) của CEUS tạo ra các tham số định lượng thay thế của tuần hoàn như thể tích máu tương đối (RBV, một chỉ số dựa trên biên độ), thời gian trung bình (mTT, một chỉ số dựa trên thời gian), và chỉ số tuần hoàn (PI, tỷ lệ giữa RBV và mTT). Trước khi áp dụng rộng rãi trong lâm sàng cho bệnh nhân nguy kịch, các biện pháp định lượng CEUS cần được đánh giá kỹ lưỡng về khả năng tái tạo và độ chính xác trong điều kiện thực tế tại giường.
Thiết kế nghiên cứu
Ma và cộng sự đã tiến hành một nghiên cứu quan sát tái tạo tiền cứu ở 20 bệnh nhân nguy kịch ổn định về mặt huyết động. Đội tuyển được chia thành hai nhóm để giải quyết các câu hỏi bổ sung:
- Nhóm 1 (n = 10): khả năng tái tạo theo thời gian — ba lần kiểm tra CEUS được thực hiện trong một giờ dưới các điều kiện giống hệt nhau.
- Nhóm 2 (n = 10): ảnh hưởng của liều lượng chất tăng cường — hai lần quét CEUS được thực hiện: cơ bản (tốc độ truyền UCA tiêu chuẩn) và sau khi tăng gấp đôi tốc độ UCA.
Các điểm cuối từ CEUS là RBV, mTT và PI. Các nhà nghiên cứu đã sử dụng mô hình hỗn hợp lượng tử tuyến tính để định lượng sự ổn định qua các thời điểm, độ chính xác trong đo lường (hệ số biến động), và ảnh hưởng của tốc độ truyền UCA. Họ cũng khám phá các yếu tố bệnh nhân liên quan đến sự bất ổn định tín hiệu CEUS.
Kết quả chính
Tổng thể sự ổn định qua các lần quét lặp lại (Nhóm 1):
- Giá trị trung vị qua ba thời điểm tương tự: RBV 3.289 so với 3.680 so với 3.590; mTT 4,1 so với 4,2 so với 4,2 giây; PI 684 so với 762 so với 735. Không có sự khác biệt thống kê đáng kể giữa các thời điểm, cho thấy sự ổn định theo thời gian trong khoảng 1 giờ.
- Độ chính xác (hệ số biến động trong đo lường): RBV 23,2%, mTT 13,9%, PI 33,8%. mTT là chỉ số ít biến đổi nhất trong ba chỉ số.
- Các tác giả báo cáo rằng trung bình năm lần đánh giá CEUS mỗi bệnh nhân cung cấp ước lượng đáng tin cậy của các chỉ số — ngụ ý rằng nhiều lần lặp lại có thể cải thiện độ chính xác.
Ảnh hưởng của tốc độ truyền chất tăng cường (Nhóm 2):
- Đôi tốc độ truyền UCA tạo ra sự gia tăng đáng kể trong RBV (3.207 so với 1.624; p = 0,01) và PI (977 so với 617; p = 0,01). Đây là các chỉ số dựa trên biên độ và dự kiến sẽ tăng lên với nồng độ bọt khí cao hơn.
- mTT hầu như không thay đổi (4,6 so với 3,8 giây; p = 0,08), cho thấy một chỉ số dựa trên thời gian ít nhạy cảm với liều lượng UCA.
Không có đặc điểm cấp độ bệnh nhân nào liên quan đáng kể đến sự bất ổn định đo lường, mặc dù kích thước mẫu hạn chế phân tích đa biến.
Giải thích và ý nghĩa thực tế
Các kết quả này cung cấp nhiều hiểu biết lâm sàng liên quan đến việc sử dụng CEUS để định lượng tuần hoàn thận trong ICU.
1. Khả năng tái tạo ở bệnh nhân ổn định
Khi các nghiên cứu được thu thập trong điều kiện hình ảnh kiểm soát chặt chẽ và tái tạo được, các thông số tuần hoàn CEUS cho thấy sự ổn định theo thời gian tốt trong khoảng thời gian ngắn ở bệnh nhân nguy kịch ổn định về mặt huyết động. Điều này hỗ trợ việc sử dụng CEUS để giám sát lặp lại tại giường trong nghiên cứu và có thể trong việc ra quyết định lâm sàng, miễn là các giao thức thu thập được chuẩn hóa.
2. Chọn chỉ số: biên độ so với thời gian
Các chỉ số dựa trên biên độ (RBV và PI) nhạy cảm với nồng độ UCA và do đó với tốc độ truyền, kỹ thuật bolus, và cài đặt máy. Ngược lại, mTT — một tham số dựa trên thời gian — ít phụ thuộc vào truyền và thể hiện độ biến động trong đo lường thấp hơn. Đối với các so sánh theo thời gian nơi điều kiện UCA có thể thay đổi (ví dụ, các nhà điều hành khác nhau hoặc bơm truyền), mTT có thể là chỉ số mạnh mẽ hơn.
3. Độ chính xác và số lần lặp lại
Hệ số biến động được đo cho thấy các lần thu thập CEUS đơn lẻ có độ biến động không nhỏ, đặc biệt là cho PI. Quan sát của các tác giả rằng trung bình năm lần đánh giá cải thiện độ tin cậy gợi ý một giao thức thực tế: thu nhiều lần lặp lại và báo cáo giá trị trung bình (hoặc báo cáo mTT ưu tiên nếu các lần lặp lại không thực tế).
4. Khả năng áp dụng lâm sàng và an toàn
CEUS có lợi thế là an toàn cho bệnh nhân bị suy thận vì các chất tăng cường bọt khí nằm trong mạch máu và không gây tổn thương thận, khiến nó hấp dẫn cho bệnh nhân có nguy cơ bị tổn thương thận do chất tăng cường. Tuy nhiên, cần chọn bệnh nhân cẩn thận (ví dụ, tránh ở bệnh nhân có dị ứng nặng với UCA; tham khảo hướng dẫn địa phương cho bệnh phổi nặng và tình trạng tim phổi không ổn định). CEUS có thể thực hiện tại giường và lặp lại mà không cần bức xạ ion hóa, phù hợp cho theo dõi theo thời gian trong ICU.
Hạn chế và các điểm cần lưu ý
Nhiều hạn chế làm giảm việc áp dụng lâm sàng ngay lập tức:
- Kích thước mẫu nhỏ và dân số được chọn: chỉ 20 bệnh nhân, tất cả đều ổn định về mặt huyết động; kết quả có thể không áp dụng được cho bệnh nhân đang bị sốc, bệnh phổi nặng, hoặc thay đổi huyết động nhanh chóng.
- Thiết kế đơn trung tâm và thu thập kiểm soát: nghiên cứu yêu cầu các điều kiện giống hệt nhau và kỹ thuật của người điều hành — khả năng tái tạo trong thực hành lâm sàng thường xuyên với các nhà điều hành và thiết bị khác nhau có thể kém hơn trừ khi các giao thức được chuẩn hóa và nhân viên được đào tạo.
- Đánh giá giới hạn của các điểm kết thúc lâm sàng: nghiên cứu tập trung vào các đặc điểm đo lường, không phải mối tương quan với các kết quả lâm sàng như sự tiến triển của AKI, yêu cầu lọc thận, hoặc tử vong.
- Ảnh hưởng của các yếu tố kỹ thuật khác: cài đặt cụ thể của máy (chỉ số cơ học, độ lợi), lựa chọn vùng quan tâm, độ sâu, và khí ruột phủ trên có thể ảnh hưởng đến TIC; nghiên cứu không định lượng toàn diện các nguồn biến động này.
Bình luận chuyên gia và so sánh với hướng dẫn
Các kết quả này phù hợp với các hướng dẫn và tài liệu phương pháp trước đây nhấn mạnh chuẩn hóa cho phân tích định lượng CEUS. Hướng dẫn CEUS EFSUMB khuyến nghị tuân thủ các giao thức tiêm, cài đặt hình ảnh, và tạo TIC cẩn thận để tối thiểu hóa biến động. Sự quan sát rằng mTT ít nhạy cảm với liều lượng UCA phù hợp với nguyên tắc rằng các tham số dựa trên thời gian có thể mạnh mẽ hơn qua các sự khác biệt trong việc quản lý chất tăng cường. Dữ liệu này thêm một bằng chứng quan trọng cụ thể cho ICU, chứng minh khả thi và khả năng tái tạo trong dân số nguy kịch, mặc dù là một nhóm ổn định được chọn.
Hướng phát triển tương lai
Các bước tiếp theo quan trọng để chuyển CEUS tuần hoàn thận vào thực hành lâm sàng bao gồm:
- Nghiên cứu tái tạo lớn, đa trung tâm bao gồm bệnh nhân không ổn định về mặt huyết động và AKI để xác định tính tổng quát.
- Nỗ lực chuẩn hóa: đồng thuận về các giao thức thu thập (bolus vs truyền, liều lượng UCA), vị trí ROI, và thuật toán xử lý hậu kỳ để giảm biến động giữa các trung tâm.
- Nghiên cứu dự báo liên kết các chỉ số CEUS (đặc biệt là mTT và các chỉ số biên độ trung bình) với các kết quả lâm sàng có ý nghĩa (phát triển AKI, yêu cầu lọc thận, phục hồi chức năng thận).
- Xác minh kỹ thuật qua các nhà cung cấp và chất tăng cường khác nhau để đảm bảo khả năng áp dụng giữa các nền tảng.
- Nghiên cứu triển khai để xác định số lần lặp lại tối thiểu cần thiết cho đánh giá đáng tin cậy tại giường và tối ưu hóa chương trình đào tạo cho người điều hành.
Kết luận
Ma et al. cung cấp bằng chứng quan trọng rằng các thông số tuần hoàn thận thu được từ CEUS có thể tái tạo và chính xác ở bệnh nhân nguy kịch ổn định khi thu thập trong điều kiện kiểm soát. Thời gian trung bình cho thấy độ ổn định cao hơn trước các thay đổi trong tốc độ truyền chất tăng cường và độ biến động thấp hơn so với các chỉ số dựa trên biên độ, nhạy cảm với liều lượng UCA. Các kết quả này hỗ trợ việc sử dụng mTT như một điểm cuối định lượng ưu tiên khi điều kiện truyền không thể chuẩn hóa nghiêm ngặt, và đề xuất rằng nhiều lần lặp lại cải thiện độ chính xác cho các chỉ số biên độ. Cần xác minh rộng rãi hơn trong các dân số ICU lớn và không ổn định hơn, và các nghiên cứu liên kết với kết quả, trước khi sử dụng lâm sàng thường xuyên.
Kinh phí và clinicaltrials.gov
Chi tiết kinh phí và đăng ký thử nghiệm được báo cáo bởi Ma et al. nên được tham khảo trong bản công bố gốc: Ma H, Frossard P, Gullo G, Trächsel B, Meuwly JY, Schneider AG. Reproducibility and precision of renal perfusion quantification with contrast enhanced ultrasound in critically ill patients: a prospective observational study. Crit Care. 2025 Oct 29;29(1):461. doi: 10.1186/s13054-025-05692-1.
Tài liệu tham khảo và đọc thêm
– Ma H et al. Reproducibility and precision of renal perfusion quantification with contrast enhanced ultrasound in critically ill patients: a prospective observational study. Crit Care. 2025;29:461.
– Piscaglia F, et al. The EFSUMB Guidelines and Recommendations on the Clinical Practice of Contrast-Enhanced Ultrasound (CEUS) — Update 2017. (Hướng dẫn kỹ thuật EFSUMB cho thu thập và phân tích CEUS.)
Lưu ý thực tế cho lâm sàng
– Đối với siêu âm tăng cường thận tại giường trong ICU, ưu tiên các giao thức thu thập chuẩn hóa và đào tạo người điều hành.
– Khi so sánh theo thời gian hoặc giữa các trung tâm, ưu tiên mTT khi điều kiện truyền có thể thay đổi.
– Khi cần các chỉ số biên độ, thu nhiều lần lặp lại (trung bình năm lần trong nghiên cứu này) và trung bình kết quả để cải thiện độ chính xác.
– Nhận biết rằng bằng chứng hiện tại hỗ trợ khả năng thực hiện và tái tạo ở bệnh nhân ổn định; thận trọng khi áp dụng cho bệnh nhân không ổn định cho đến khi có thêm dữ liệu.