Nhấn mạnh
- Các kháng thể song chức chống BCMA (bsAbs) gây ra các nhiễm trùng nghiêm trọng và thường xuyên hơn ở bệnh nhân đa u tủy (MM) so với các bsAbs chống GPRC5D.
- Cơ chế liên quan đến việc biểu hiện bất ngờ của BCMA trên các tiền chất tế bào B sớm, cụ thể là tế bào tiền B nhỏ, dẫn đến sự cạn kiệt của chúng.
- Trái lại, biểu hiện của GPRC5D bị hạn chế rất nhiều ở tế bào tương ác tính và bình thường, giữ nguyên dòng tế bào B sớm.
- Nghiên cứu này cung cấp một lý do sinh học để lựa chọn liệu pháp cá nhân hóa dựa trên nguy cơ nhiễm trùng cơ bản và tình trạng miễn dịch của bệnh nhân.
Bối cảnh: Thách thức về nhiễm trùng trong điều trị đa u tủy hiện đại
Cảnh quan điều trị cho đa u tủy tái phát/kháng thuốc (RRMM) đã được cách mạng hóa bởi sự giới thiệu của các liệu pháp hướng dẫn tế bào T, đặc biệt là các kháng thể song chức (bsAbs). Các phân tử này kết nối tế bào T với kháng nguyên liên quan đến khối u, gây ra phản ứng độc lực mạnh mẽ. Hai mục tiêu chính hiện được sử dụng trong thực hành lâm sàng là kháng nguyên trưởng thành tế bào B (BCMA) và thụ thể liên kết protein G nhóm C loại 5 thành viên D (GPRC5D).
Mặc dù cả hai mục tiêu đều đã chứng minh hiệu quả đáng kinh ngạc, nhưng đã xuất hiện một sự chênh lệch lâm sàng đáng kể về hồ sơ an toàn: bệnh nhân được điều trị bằng bsAbs chống BCMA (như teclistamab hoặc elranatamab) trải qua tỷ lệ nhiễm trùng nặng cao hơn đáng kể và giảm globulin miễn dịch so với những người nhận các tác nhân chống GPRC5D (như talquetamab). Cho đến gần đây, cơ sở sinh học cho sự khác biệt này vẫn chưa được hiểu rõ, thường được quy cho sự hiện diện phổ biến của BCMA trên các tế bào tương trưởng thành. Tuy nhiên, độ sâu và thời gian kéo dài của bạch cầu giảm gợi ý một tác động sâu sắc hơn đối với dòng tế bào B hơn là nhận thức trước đó.
Thiết kế và phương pháp nghiên cứu
Để điều tra hiện tượng này, Jelinek et al. đã tiến hành một phân tích đa nền tảng toàn diện được công bố trên Blood. Nghiên cứu sử dụng sự kết hợp của phân tích gen toàn bộ có độ phân giải cao, xem xét tế bào chảy tiên tiến và mô hình động vật để lập bản đồ biểu hiện của BCMA và GPRC5D trên toàn bộ phổ phát triển tế bào B.
Các nhà nghiên cứu đã thực hiện phân tích RNA đơn tế bào (scRNA-seq) trên mẫu tủy xương (BM) từ 11 bệnh nhân mắc MM và 8 người hiến tặng khỏe mạnh để xác định vị trí tế bào chính xác của các kháng nguyên mục tiêu. Điều này được bổ sung bằng cách lập hồ sơ miễn dịch xem xét tế bào chảy thế hệ tiếp theo (NGF) của 62 bệnh nhân mắc MM tái phát đang điều trị bằng các bsAbs khác nhau. Ngoài ra, nhóm đã sử dụng mô hình chuột MIcγ1, không có biểu hiện BCMA ở tất cả các giai đoạn của dòng tế bào B, như một kiểm soát âm để xác nhận rằng sự cạn kiệt tế bào được quan sát thực sự là cụ thể mục tiêu. Các điểm cuối chính của nghiên cứu tập trung vào việc định lượng các nhóm tế bào B và mối tương quan của những thay đổi này với các sự kiện nhiễm trùng lâm sàng.
Kết quả chính: Cạn kiệt rộng rãi so với chọn lọc
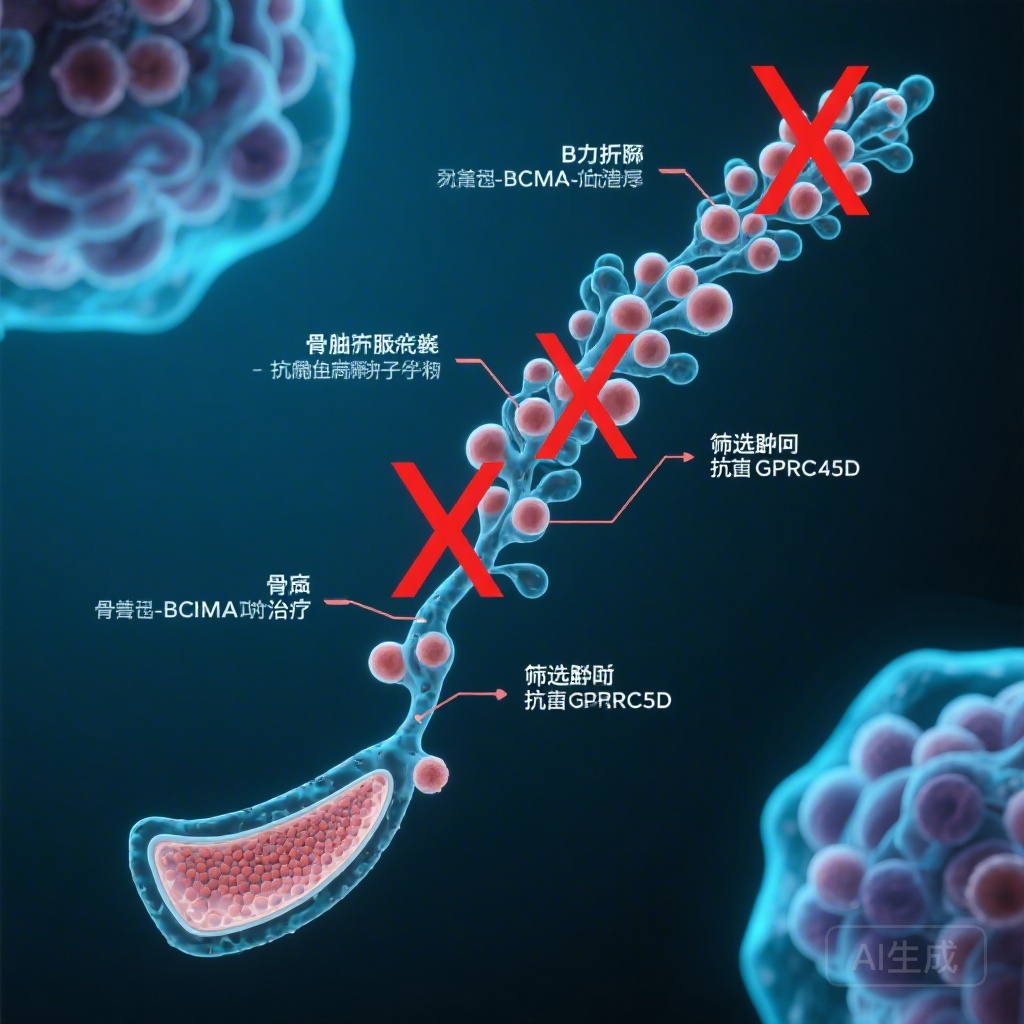
Biểu hiện BCMA ngoài tế bào tương
Phát hiện đáng chú ý nhất là biểu hiện của BCMA không bị hạn chế ở tế bào B trưởng thành và tế bào tương. Phân tích RNA đơn tế bào tiết lộ rằng BCMA được biểu hiện bất ngờ ở tế bào tiền B nhỏ trong dòng tiền chất tế bào B. Trái lại, biểu hiện của GPRC5D được tìm thấy bị hạn chế nghiêm ngặt ở tế bào tương ác tính và, ở mức độ thấp hơn, tế bào tương bình thường, với hầu như không có biểu hiện trên các nhóm tế bào B sớm.
Bằng chứng lâm sàng về tiêu diệt miễn dịch
Lập hồ sơ NGF của bệnh nhân đã cung cấp xác nhận lâm sàng cho các kết quả phân tích gen. Ở bệnh nhân được điều trị bằng bsAbs chống BCMA, tế bào B trưởng thành trong tủy xương bị cạn kiệt nghiêm trọng, giảm từ trung bình 4,9% xuống 0% (P < .001). Hơn nữa, tế bào tương bình thường bị tiêu diệt hiệu quả, giảm từ 0,17% xuống dưới 0,0002% (P < .001). Điều quan trọng là sự cạn kiệt này không phải là tạm thời; nó kéo dài suốt thời gian điều trị.
Khi so sánh hai loại bsAbs, dữ liệu cho thấy liệu pháp chống BCMA, chứ không phải liệu pháp chống GPRC5D, dẫn đến mất mát gần như hoàn toàn của tế bào tiền B non và tế bào tiền B nhỏ. Điều này gợi ý rằng các tác nhân chống BCMA không chỉ giết chết ‘sản phẩm cuối cùng’ (tế bào tương) mà còn phá hủy ‘nhà máy’ (tế bào tiền B) chịu trách nhiệm tái tạo nguồn tế bào B.
Xác thực mô hình động vật
Sử dụng mô hình chuột MIcγ1 đã củng cố thêm những kết quả này. Trong mô hình này, nơi BCMA không được biểu hiện ở bất kỳ giai đoạn nào của dòng tế bào B, việc điều trị bằng các tác nhân chống BCMA không dẫn đến sự cạn kiệt của các nhóm tế bào B. Điều này xác nhận rằng sự giảm bạch cầu được quan sát ở người là một hiệu ứng ‘trúng đích, ngoài khối u’ trực tiếp của cơ chế hoạt động của kháng thể thay vì hậu quả không cụ thể của sự kích hoạt tế bào T.
Bình luận chuyên gia và ý nghĩa lâm sàng
Các kết quả của Jelinek et al. có ý nghĩa sâu sắc đối với quản lý lâm sàng đa u tủy. Việc xác định BCMA trên tế bào tiền B giải thích tại sao bệnh nhân dùng các liệu pháp này dễ bị nhiễm trùng cơ hội. Vì quá trình phát triển tế bào B bị gián đoạn ở giai đoạn rất sớm, cơ thể không thể tạo ra đáp ứng miễn dịch thể dịch mới đối với các tác nhân gây bệnh mới.
Lựa chọn điều trị cá nhân hóa
Các bác sĩ bây giờ phải xem xét tình trạng miễn dịch cơ bản và tiền sử nhiễm trùng của bệnh nhân khi lựa chọn giữa các mục tiêu BCMA và GPRC5D. Đối với bệnh nhân có tiền sử viêm phổi tái phát hoặc giảm globulin miễn dịch nghiêm trọng hiện tại, cách tiếp cận nhắm vào GPRC5D có thể cung cấp một khoảng cách điều trị an toàn hơn bằng cách bảo tồn các dòng tế bào B sớm. Ngược lại, sự cạn kiệt rộng rãi được nhìn thấy với BCMA có thể được tận dụng trong các bối cảnh khác, như các bệnh tự miễn, nơi việc tiêu diệt các tiền chất tế bào B tự phản ứng là mục tiêu điều trị.
Quản lý nguy cơ nhiễm trùng
Nghiên cứu nhấn mạnh sự cần thiết phải có sự chăm sóc hỗ trợ tích cực cho bệnh nhân dùng bsAbs chống BCMA. Điều này bao gồm việc thay thế miễn dịch tĩnh mạch (IVIG) thường xuyên, phòng ngừa kháng vi khuẩn chặt chẽ (ví dụ, chống lại PJP và HSV/VZV) và một chỉ số nghi ngờ cao đối với các nhiễm trùng không điển hình. Thực tế là ‘nhà máy’ tế bào B bị đóng cửa có nghĩa là những bệnh nhân này về mặt chức năng giống như những người mắc suy giảm miễn dịch kết hợp nặng trong thời gian điều trị.
Kết luận
Tóm lại, nghiên cứu này cung cấp thông tin cơ chế quyết định về hồ sơ nhiễm trùng của các liệu pháp đa u tủy hiện đại. Bằng cách chứng minh rằng các bsAbs chống BCMA nhắm vào dòng tế bào B từ giai đoạn tiền B nhỏ trở đi, trong khi các bsAbs chống GPRC5D vẫn chọn lọc cho tế bào tương, nghiên cứu làm rõ tại sao前者承担更高的感染发病率。这些结果支持在多发性骨髓瘤中采用更加个体化的免疫治疗策略,平衡这些药物的前所未有的疗效与维持基本免疫功能的需求。
参考文献
1. Jelinek T, Zihala D, Zabaleta A, et al. Selective B-cell subset depletion underlies increased infection risk in patients with MM treated with anti-BCMA vs anti-GPRC5D bsAbs. Blood. 2026;147(10):1070-1082. PMID: 41405507.
2. Moreau P, Garfall AL, van de Donk NWCJ, et al. Teclistamab in Relapsed or Refractory Multiple Myeloma. N Engl J Med. 2022;387(6):495-505.
3. Chari A, Minnema MC, Berdeja JG, et al. Talquetamab, a T-Cell-Redirecting GPRC5D Bispecific Antibody, in Relapsed or Refractory Multiple Myeloma. N Engl J Med. 2022;387(24):2232-2244.