Gánh Nặng Bất Ngờ của Bệnh Phổi Hậu Tuberculosis
Dù các nỗ lực toàn cầu đã thành công trong việc tăng tỷ lệ chữa khỏi tuberculosis (TB), một cuộc khủng hoảng thứ cấp đang xuất hiện: tình trạng suy hô hấp mãn tính mà những người sống sót phải trải qua. Bệnh phổi hậu tuberculosis (PTLD) là một tình trạng đa dạng, đặc trưng bởi sự suy giảm chức năng hô hấp mạn tính sau khi hoàn thành liệu pháp chống tuberculosis. Dù tỷ lệ mắc cao, các cơ chế sinh học cơ bản quyết định liệu một bệnh nhân có phát triển mô hình hạn chế hay cản trở vẫn còn chưa rõ ràng. Một nghiên cứu mang tính đột phá được tiến hành ở Nairobi, Kenya, và được công bố trên Tạp chí American Journal of Respiratory and Critical Care Medicine, đã cung cấp những hiểu biết quan trọng về các yếu tố nguy cơ lâm sàng và gen học định nghĩa các mô hình PTLD khác nhau này.
Phương Pháp Nghiên Cứu: Một Tiếp Cận Dài Hạn ở Nairobi
Các nhà nghiên cứu đã tiến hành một nghiên cứu định tính, quan sát, dựa trên đội ngũ gồm 205 người lớn mắc tuberculosis phổi mới được chẩn đoán. Người tham gia được tuyển chọn vào thời điểm chẩn đoán (tháng 0) và theo dõi qua sáu tháng điều trị tuberculosis theo chuẩn. Điểm cuối chính là sự hiện diện của PTLD, được định nghĩa là kết quả bất thường của spirometry tại 12 tháng (sáu tháng sau khi hoàn thành điều trị). Nghiên cứu phân loại PTLD thành hai mô hình chính: suy giảm mô hình hạn chế và suy giảm mô hình cản trở. Để bắc cầu giữa quan sát lâm sàng và bệnh lý phân tử, nhóm đã thực hiện phân tích gen học trên các mẫu máu thu thập tại thời điểm chẩn đoán và cuối liệu pháp.
Định Nghĩa Các Mô Hình: Yếu Tố Nguy Cơ Lâm Sàng
Trong số 205 người tham gia, 103 (50,2%) được chẩn đoán mắc PTLD tại thời điểm 12 tháng. Tỷ lệ mắc cao này nhấn mạnh rằng việc chữa khỏi vi khuẩn không đồng nghĩa với phục hồi chức năng. Trong số những người mắc PTLD, 60 người có mô hình hạn chế, trong khi 43 người có mô hình cản trở. Đánh giá lâm sàng cho thấy những người tham gia mắc PTLD thường có đường kính cánh tay trên giữa (MUAC) thấp hơn và tốc độ chảy đỉnh của ho giảm, cho thấy rằng tình trạng dinh dưỡng và khả năng làm sạch phổi cơ học là các chỉ số sớm của kết quả xấu.
Phân tích đa biến xác định mức độ nghiêm trọng trên phim chụp X-quang tại thời điểm chẩn đoán là một yếu tố dự báo mạnh mẽ cho cả hai mô hình. Mỗi phần tư phổi thêm bị ảnh hưởng trên phim chụp X-quang đều liên quan đến tăng gấp đôi rủi ro mắc cả PTLD hạn chế (aOR 2,1, P < .001) và PTLD cản trở (aOR 2,2, P < .001). Đặc biệt, tiền sử mắc tuberculosis trước đó được liên kết mạnh mẽ với PTLD cản trở, mang theo tỷ lệ rủi ro điều chỉnh là 5,4 (P < .001), cho thấy rằng các tổn thương phổi tích lũy favor airway remodeling so với hạn chế mô phổi.
Phân Loại Gen Học: Giải Mã Sự Phân Rẽ Sinh Học
Đóng góp quan trọng nhất của nghiên cứu này là việc xác định các dấu hiệu gen học độc đáo phân biệt hai mô hình PTLD. Các dấu hiệu phân tử này đề xuất rằng bệnh hạn chế và cản trở không chỉ là các điểm khác nhau trên một phổ, mà là kết quả của các quá trình miễn dịch-bệnh lý khác biệt.
Bệnh PTLD Hạn Chế: Dấu Hiệu Xơ Hóa
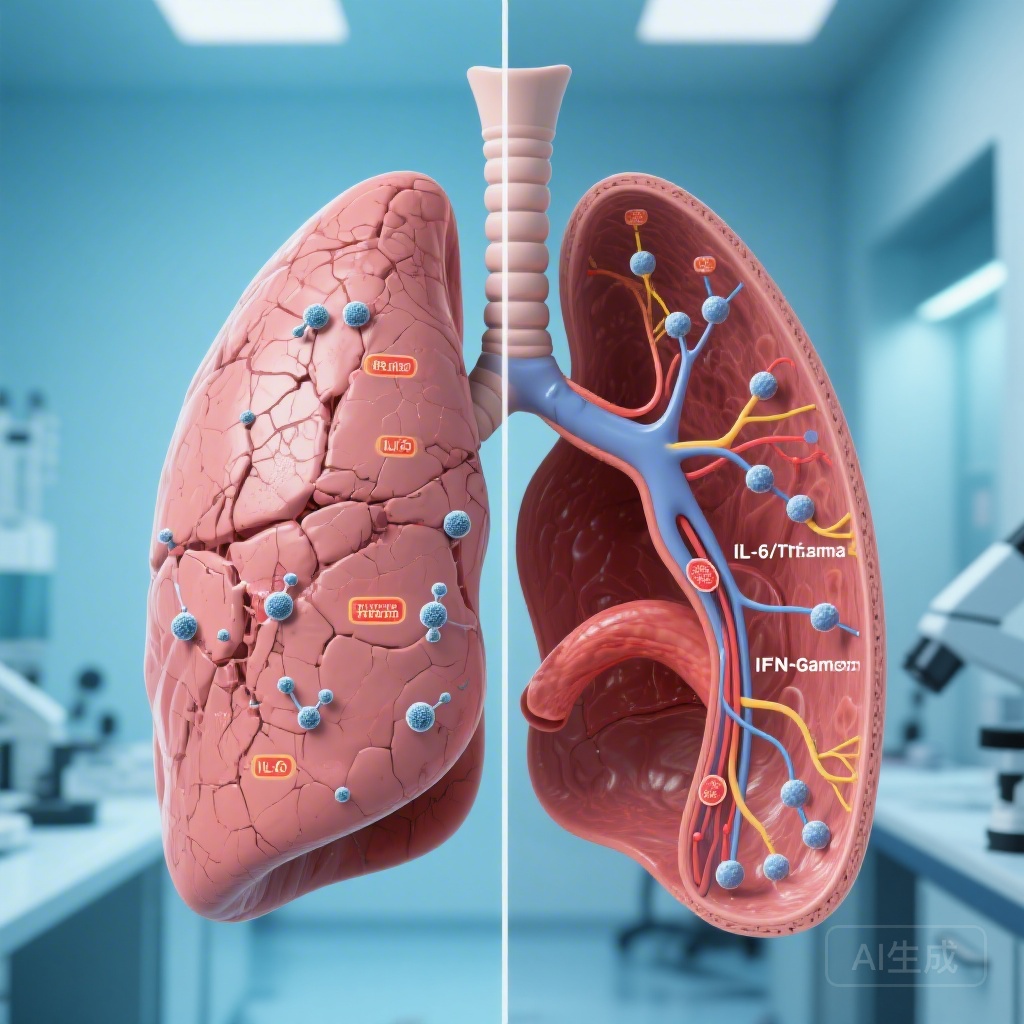
Ở những người tham gia phát triển PTLD hạn chế, phân tích gen học tại thời điểm chẩn đoán cho thấy sự lên điều chỉnh đáng kể của các con đường tín hiệu IL-6/JAK/STAT3 và TNF-alpha. Các con đường này là những tác nhân điển hình thúc đẩy phản ứng viêm và xơ hóa. Sự hiện diện của các dấu hiệu này tại thời điểm chẩn đoán cho thấy rằng lộ trình hướng tới suy giảm hạn chế—được đặc trưng bởi thể tích phổi giảm và sẹo mô phổi—đã bắt đầu rất sớm trong quá trình nhiễm trùng. Điều này đề xuất một cửa sổ điều trị tại đầu liệu pháp TB, nơi các can thiệp chống xơ hóa hoặc chống viêm có mục tiêu có thể giảm thiểu tổn thương dài hạn.
Bệnh PTLD Cản Trở: Sự Kéo Dài của Tín Hiệu Interferon
Ngược lại, PTLD cản trở được đặc trưng bởi một hồ sơ thời gian và phân tử khác. Trong khi dấu hiệu hạn chế chiếm ưu thế tại thời điểm chẩn đoán, dấu hiệu cản trở trở nên nổi bật vào cuối liệu pháp (tháng 6). Những người tham gia mắc PTLD cản trở cho thấy sự lên điều chỉnh gen học của các phản ứng tín hiệu IFN-alpha và IFN-gamma. Điều này cho thấy rằng bệnh cản trở được thúc đẩy bởi viêm kéo dài, không giải quyết được, tiếp tục ngay cả sau khi tác nhân gây bệnh đã bị loại bỏ. Môi trường kéo dài do interferon này có thể đóng góp vào sự tái tạo đường hô hấp và sự phát triển của tắc nghẽn dòng khí cố định tương tự như trong bệnh phổi tắc nghẽn mạn tính (COPD).
Bình Luận Chuyên Gia: Hướng Tới Quản Lý Chính Xác
Các phát hiện từ đội ngũ Nairobi có ý nghĩa sâu sắc đối với quản lý những người sống sót sau TB. Trong lịch sử, PTLD đã được điều trị như một thực thể đồng nhất, thường được quản lý bằng các thuốc giãn phế quản thông thường hoặc phục hồi hô hấp. Tuy nhiên, sự phân biệt trong dấu hiệu gen học đề xuất rằng một cách tiếp cận phân tầng là cần thiết. Đối với những bệnh nhân có dấu hiệu sớm của bệnh hạn chế (ví dụ, mức độ ảnh hưởng phim X-quang cao và sự tăng IL-6 sớm), việc giới thiệu các liệu pháp hướng đến chủ đạo nhằm mục tiêu con đường JAK/STAT3 có thể bảo tồn tính toàn vẹn của mô phổi.
Đối với những người có nguy cơ mắc bệnh cản trở, đặc biệt là những người có tiền sử mắc TB, tập trung có thể cần chuyển sang giải quyết viêm kéo dài do interferon gây ra. Nghiên cứu này nhấn mạnh rằng các mô hình dự đoán lâm sàng được cải thiện đáng kể khi dữ liệu biểu hiện gen được bao gồm, chỉ ra hướng tới tương lai nơi chẩn đoán phân tử có thể giúp các bác sĩ xác định bệnh nhân có nguy cơ cao trước khi xảy ra tổn thương phổi vĩnh viễn. Một hạn chế của nghiên cứu là sự phụ thuộc vào phân loại gen học ngoại biên để phản ánh bệnh lý phổi; tuy nhiên, sự tương quan mạnh mẽ với các hiện tượng lâm sàng cho thấy các dấu hiệu hệ thống thực sự là các đại diện mạnh mẽ cho các quá trình cụ thể của phổi.
Kết luận: Một Mô Hình Mới cho Sự Phục Hồi Sau TB
Bệnh phổi hậu tuberculosis là một thách thức lớn về y tế công cộng ảnh hưởng đến nửa số người sống sót sau TB ở các khu vực gánh nặng cao. Bằng cách chứng minh rằng các mô hình hạn chế và cản trở được thúc đẩy bởi viêm xơ hóa sớm và tín hiệu interferon kéo dài, nghiên cứu này đưa chúng ta gần hơn đến sự hiểu biết về cơ chế gây tổn thương phổi. Nhận ra các lộ trình sinh học khác biệt này là bước đầu tiên để phát triển các can thiệp có mục tiêu có thể đảm bảo rằng việc chữa khỏi tuberculosis cũng đồng nghĩa với việc trở lại sức khỏe hô hấp đầy đủ.
Tài Trợ và Thông Tin Thử Nghiệm Lâm Sàng
Nghiên cứu này được hỗ trợ bởi các khoản tài trợ từ National Institutes of Health (NIH). Chi tiết thêm về đội ngũ và chia sẻ dữ liệu có thể tìm thấy thông qua American Journal of Respiratory and Critical Care Medicine hoặc qua đăng ký nghiên cứu lâm sàng trên các cơ sở dữ liệu nghiên cứu lâm sàng liên quan.
Tài Liệu Tham Khảo
1. Zifodya JS, Kijaro LA, Nduba V, et al. Yếu tố nguy cơ lâm sàng và gen học cho bệnh phổi hậu tuberculosis trong một đội ngũ người lớn ở Kenya. Am J Respir Crit Care Med. 2026;41738226.
2. Migliori GB, et al. Bệnh phổi hậu tuberculosis: cập nhật về thuật ngữ, di truyền học và quản lý. Eur Respir J. 2021;57(4):2002799.
3. Ravimohan S, et al. Tuberculosis và tổn thương phổi: từ dịch tễ học đến bệnh lý. Eur Respir Rev. 2018;27(147):170077.