Tổng quan
– Ở bệnh nhân có hẹp động mạch cảnh không triệu chứng mức độ cao (≥70%), đặt stent động mạch cảnh cộng với quản lý y tế tích cực đã giảm tỷ lệ mắc kết quả tổng hợp (đột quỵ phẫu thuật hoặc tử vong trong 44 ngày đầu, hoặc đột quỵ thiếu máu cục bộ cùng bên sau đó) trong 4 năm so với chỉ quản lý y tế tích cực (6,0% so với 2,8%; P = 0,02).
– Phẫu thuật bóc tách động mạch cảnh cộng với quản lý y tế tích cực không giảm đáng kể tỷ lệ mắc kết quả tổng hợp trong 4 năm so với chỉ quản lý y tế tích cực (5,3% so với 3,7%; P = 0,24).
– Đột quỵ và tử vong sớm (ngày 0-44) phổ biến hơn ở các nhóm tái thông mạch, nhấn mạnh sự cân nhắc giữa rủi ro ngắn hạn của thủ thuật và khả năng phòng ngừa đột quỵ cùng bên dài hạn.
Nền tảng và bối cảnh lâm sàng
Hẹp động mạch cảnh không triệu chứng vẫn là một vấn đề lâm sàng phổ biến. Theo lịch sử, các thử nghiệm ngẫu nhiên (ví dụ, ACAS, ACST) đã chứng minh rằng phẫu thuật bóc tách động mạch cảnh có giảm nhẹ rủi ro đột quỵ tuyệt đối so với điều trị y tế, nhưng các thử nghiệm này được thực hiện trước khi có quản lý nguy cơ hiện đại và sử dụng statin rộng rãi. Trong hai thập kỷ qua, các tiến bộ trong điều trị chống tiểu cầu, statin, kiểm soát huyết áp, cai thuốc lá và chăm sóc bệnh tiểu đường đã làm giảm đáng kể rủi ro đột quỵ cơ bản, dẫn đến việc xem xét lại việc tái thông mạch thường xuyên cho bệnh không triệu chứng.
Chương trình CREST-2 được thiết kế để kiểm tra xem việc thêm tái thông mạch (đặt stent động mạch cảnh hoặc phẫu thuật bóc tách động mạch cảnh) vào chế độ điều trị y tế tích cực hiện đại có mang lại bảo vệ bổ sung chống đột quỵ cho bệnh nhân có hẹp động mạch cảnh không triệu chứng mức độ cao hay không.
Thiết kế nghiên cứu và phương pháp
CREST-2 bao gồm hai thử nghiệm lâm sàng ngẫu nhiên song song, mù người quan sát, được thực hiện tại 155 trung tâm ở năm quốc gia. Bệnh nhân đủ điều kiện có hẹp động mạch cảnh không triệu chứng mức độ cao (≥70%) và là ứng cử viên phù hợp cho đặt stent hoặc phẫu thuật bóc tách; các ngẫu nhiên hóa riêng biệt được sử dụng cho các so sánh đặt stent và phẫu thuật bóc tách.
Các bệnh nhân được ngẫu nhiên hóa vào quản lý y tế tích cực đơn thuần hoặc quản lý y tế tích cực cộng với thủ thuật tái thông mạch được chỉ định (đặt stent động mạch cảnh hoặc phẫu thuật bóc tách động mạch cảnh). Quản lý y tế tích cực bao gồm kiểm soát nguy cơ tích cực (điều trị chống tiểu cầu, statin cường độ cao, mục tiêu huyết áp, kiểm soát đường huyết nếu cần, và can thiệp lối sống). Kết quả tổng hợp chính là bất kỳ đột quỵ nào hoặc tử vong từ thời điểm ngẫu nhiên hóa đến 44 ngày (cửa sổ phẫu thuật), hoặc đột quỵ thiếu máu cục bộ cùng bên xảy ra sau đó lên đến 4 năm. Các thử nghiệm được mù người quan sát cho đánh giá kết quả.
Tổng số bệnh nhân tham gia là 1.245 bệnh nhân trong thử nghiệm đặt stent và 1.240 bệnh nhân trong thử nghiệm phẫu thuật bóc tách.
Kết quả chính
Kết quả chính—so sánh đặt stent
Tại 4 năm, tỷ lệ mắc kết quả tổng hợp chính trong thử nghiệm đặt stent là 6,0% (KTC 95%, 3,8 đến 8,3) trong nhóm điều trị y tế và 2,8% (KTC 95%, 1,5 đến 4,3) trong nhóm đặt stent. Sự khác biệt tuyệt đối có lợi cho nhóm đặt stent (giảm rủi ro tuyệt đối khoảng 3,2 điểm phần trăm) và có ý nghĩa thống kê (P = 0,02).
Sự kiện sớm (ngày 0 đến 44) có lợi cho điều trị y tế: không có đột quỵ hoặc tử vong xảy ra trong nhóm điều trị y tế trong khoảng thời gian đó, trong khi nhóm đặt stent trải qua bảy đột quỵ và một tử vong. Trong suốt thời gian theo dõi còn lại (từ ngày 44 đến 4 năm), nhóm đặt stent có ít đột quỵ thiếu máu cục bộ cùng bên hơn so với điều trị y tế, khiến kết quả tích lũy 4 năm có lợi cho nhóm đặt stent.
Giải thích: Mặc dù đặt stent gây ra rủi ro quanh thủ thuật đo lường được, việc phòng ngừa bền vững đột quỵ thiếu máu cục bộ cùng bên trong quá trình theo dõi đã tạo ra lợi ích ròng trong 4 năm cho dân số thử nghiệm. Giảm rủi ro tuyệt đối 4 năm khoảng 3,2% tương ứng với số lượng cần điều trị (NNT) khoảng 31 bệnh nhân để ngăn chặn một sự kiện kết quả chính trong 4 năm (ước tính sơ bộ này nên được diễn giải cẩn thận và trong bối cảnh lâm sàng của rủi ro quanh thủ thuật và tuổi thọ).
Kết quả chính—so sánh phẫu thuật bóc tách
Trong thử nghiệm phẫu thuật bóc tách, tỷ lệ mắc kết quả chính trong 4 năm là 5,3% (KTC 95%, 3,3 đến 7,4) trong nhóm điều trị y tế và 3,7% (KTC 95%, 2,1 đến 5,5) trong nhóm phẫu thuật bóc tách. Sự khác biệt tuyệt đối nhỏ hơn so với so sánh đặt stent và không đạt ý nghĩa thống kê (P = 0,24).
Sự kiện sớm (ngày 0 đến 44) bao gồm ba đột quỵ trong nhóm điều trị y tế và chín đột quỵ trong nhóm phẫu thuật bóc tách. Trong suốt thời gian theo dõi còn lại, phẫu thuật bóc tách không mang lại giảm rõ ràng, có ý nghĩa thống kê về đột quỵ cùng bên so với chăm sóc y tế tối ưu đơn thuần.
An toàn và xem xét quanh thủ thuật
Cả hai chiến lược tái thông mạch đều mang lại rủi ro đột quỵ sớm tăng so với điều trị y tế đơn thuần—một yếu tố quan trọng cần cân nhắc đối với dân số không triệu chứng. Đối với đặt stent, có đột quỵ thủ thuật sớm và một tử vong quanh thủ thuật; đối với phẫu thuật bóc tách, có nhiều đột quỵ sớm hơn so với nhóm điều trị y tế. Những rủi ro sớm này phải được cân nhắc kỹ lưỡng khi tư vấn cho bệnh nhân.
Giải thích và ý nghĩa lâm sàng
CREST-2 cung cấp dữ liệu ngẫu nhiên hóa hiện đại so sánh quản lý y tế tích cực hiện đại với tái thông mạch cộng với quản lý y tế tích cực ở bệnh nhân không triệu chứng có hẹp động mạch cảnh mức độ cao. Các ý nghĩa chính là:
- Điều trị y tế tích cực hiện đại tạo ra rủi ro đột quỵ cùng bên tuyệt đối thấp ở hẹp động mạch cảnh không triệu chứng mức độ cao, thu hẹp biên độ lợi ích bổ sung từ tái thông mạch.
- Đặt stent động mạch cảnh cộng với chăm sóc y tế tích cực đã giảm kết quả tổng hợp trong 4 năm so với chăm sóc y tế tích cực đơn thuần, bất chấp rủi ro thủ thuật sớm cao hơn—chỉ ra lợi ích ròng trong dân số thử nghiệm trong thời gian theo dõi quan sát.
- Phẫu thuật bóc tách động mạch cảnh cộng với chăm sóc y tế tích cực không cho thấy lợi ích thống kê đáng kể so với điều trị y tế đơn thuần trong CREST-2 trong 4 năm theo dõi.
- Quyết định phải được cá nhân hóa: bác sĩ phải cân nhắc rủi ro thủ thuật ngắn hạn, tuổi thọ dự kiến, gánh nặng bệnh đồng mắc, phù hợp giải phẫu, chuyên môn của người thực hiện và tổ chức, và sở thích của bệnh nhân.
Bình luận chuyên gia, hạn chế và khu vực cần thận trọng
Các ưu điểm của CREST-2 bao gồm thiết kế ngẫu nhiên, đa trung tâm, đánh giá kết quả mù người quan sát, và sử dụng chế độ y tế tích cực hiện đại. Tuy nhiên, một số lưu ý cần nhấn mạnh:
- Lựa chọn dân số: CREST-2 tuyển chọn bệnh nhân có hẹp ≥70% và không có triệu chứng gần đây; kết quả có thể không áp dụng cho hẹp mức độ thấp hơn hoặc bệnh nhân có triệu chứng cùng bên gần đây.
- Kỹ năng quanh thủ thuật: kết quả của đặt stent và phẫu thuật bóc tách phụ thuộc vào người thực hiện và trung tâm. Kết quả thử nghiệm phản ánh kết quả từ các địa điểm tham gia và người thực hiện có chứng chỉ; kết quả cộng đồng có thể khác.
- Thời gian theo dõi: phân tích chính báo cáo kết quả lên đến 4 năm. Theo dõi lâu hơn có thể sửa đổi ước tính lợi ích tuyệt đối, đặc biệt nếu có hại thủ thuật muộn hoặc tác động của điều trị y tế muộn xuất hiện.
- Xem xét nhóm con: các nhóm con riêng biệt (ví dụ, độ tuổi, giới tính, cấu trúc mảng xơ vữa, tắc nghẽn bên đối diện) có thể có hồ sơ lợi ích-rủi ro khác nhau; phân tích chi tiết nhóm con quan trọng cho ứng dụng lâm sàng.
Khuyến nghị thực tế cho bác sĩ
Dựa trên kết quả của CREST-2, bác sĩ nên:
- Đảm bảo tất cả bệnh nhân có hẹp động mạch cảnh không triệu chứng nhận điều trị y tế tích cực, hướng dẫn của hội đồng y tế là nền tảng của chăm sóc.
- Cân nhắc đặt stent động mạch cảnh cho bệnh nhân được chọn có hẹp không triệu chứng mức độ cao, đã được thông tin và chấp nhận rủi ro quanh thủ thuật, có tuổi thọ dự kiến đủ để biện minh cho lợi ích dài hạn tiềm năng, và được điều trị tại các trung tâm có chuyên môn được chứng minh.
- Không chỉ dựa vào hẹp động mạch cảnh không triệu chứng mức độ cao để giới thiệu thường xuyên cho phẫu thuật bóc tách động mạch cảnh khi có sẵn điều trị y tế tối ưu, do không có lợi ích thống kê đáng kể trong CREST-2; sử dụng phán đoán cá nhân hóa cho bệnh nhân có chỉ định giải phẫu hoặc lâm sàng cụ thể.
- Tham gia quyết định chung, thảo luận rõ ràng về rủi ro thủ thuật sớm, mức độ lợi ích tuyệt đối dài hạn, và vai trò trung tâm của điều trị y tế tích cực.
Kết luận
CREST-2 cập nhật cơ sở bằng chứng cho quản lý hẹp động mạch cảnh không triệu chứng mức độ cao trong thời đại điều trị y tế tích cực. Đặt stent động mạch cảnh cộng với quản lý y tế tích cực đã giảm tỷ lệ mắc đột quỵ phẫu thuật hoặc tử vong hoặc đột quỵ thiếu máu cục bộ cùng bên trong 4 năm so với chỉ quản lý y tế tích cực; phẫu thuật bóc tách động mạch cảnh không cho thấy lợi ích đáng kể. Dữ liệu này hỗ trợ việc sử dụng chọn lọc stent ở bệnh nhân được lựa chọn phù hợp và được điều trị tại các trung tâm có kinh nghiệm, đồng thời nhấn mạnh tầm quan trọng của phòng ngừa y tế tích cực và cần quyết định cá nhân hóa cẩn thận.
Tài trợ và đăng ký thử nghiệm
CREST-2 được tài trợ bởi Viện Rối loạn Thần kinh và Đột quỵ Quốc gia và các nguồn khác. ClinicalTrials.gov identifier: NCT02089217.
Tài liệu tham khảo
1. Brott TG, Howard G, Lal BK, et al.; CREST-2 Investigators. Medical Management and Revascularization for Asymptomatic Carotid Stenosis. N Engl J Med. 2025 Nov 21. doi:10.1056/NEJMoa2508800.
2. Endarterectomy for asymptomatic carotid artery stenosis. The ACAS (Asymptomatic Carotid Atherosclerosis Study) Collaborators. JAMA. 1995;273(18):1421–1428.
3. Halliday A, Harrison M, Hayter E, et al.; ACST Collaborative Group. Prevention of disabling and fatal strokes by successful carotid endarterectomy in patients without recent neurological symptoms: randomized controlled trial. Lancet. 2004;363(9420):1491–1502.
4. Brott TG, Hobson RW 2nd, Howard G, et al.; CREST Investigators. Stenting versus endarterectomy for treatment of carotid-artery stenosis. N Engl J Med. 2010;363(1):11–23.
5. Kernan WN, Ovbiagele B, Black HR, et al. Guidelines for the prevention of stroke in patients with stroke and transient ischemic attack: A guideline for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2014;45(7):2160–2236. (Xem các bản cập nhật sau cho ngưỡng nguy cơ và chiến lược phòng ngừa thứ phát.)
Đề xuất hình ảnh AI cho hình thu nhỏ bài viết
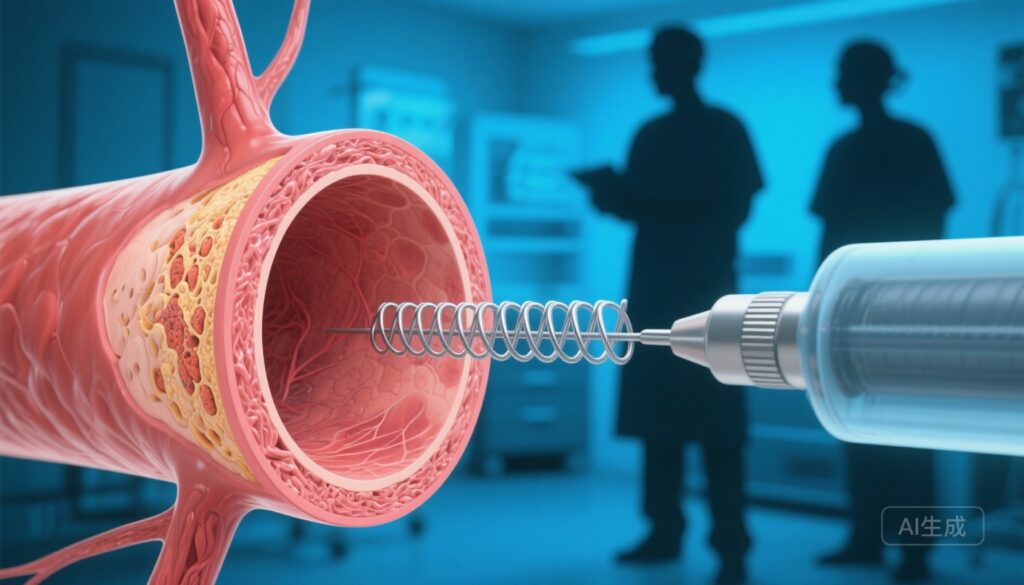
Một minh họa y tế thực tế, tinh tế: cắt ngang động mạch cảnh phân chia, hiển thị mảng xơ vữa mức độ cao ở một bên; ở bên kia, một stent kim loại đang được triển khai với ống thông nhỏ nhìn thấy được; hình bóng mờ của một bác sĩ phẫu thuật mạch máu và một chuyên gia can thiệp đang tham vấn ở phía sau; màu xanh lâm sàng mát mẻ và màu sắc trung tính; chi tiết cao, tỷ lệ 3:2.