Nhấn mạnh
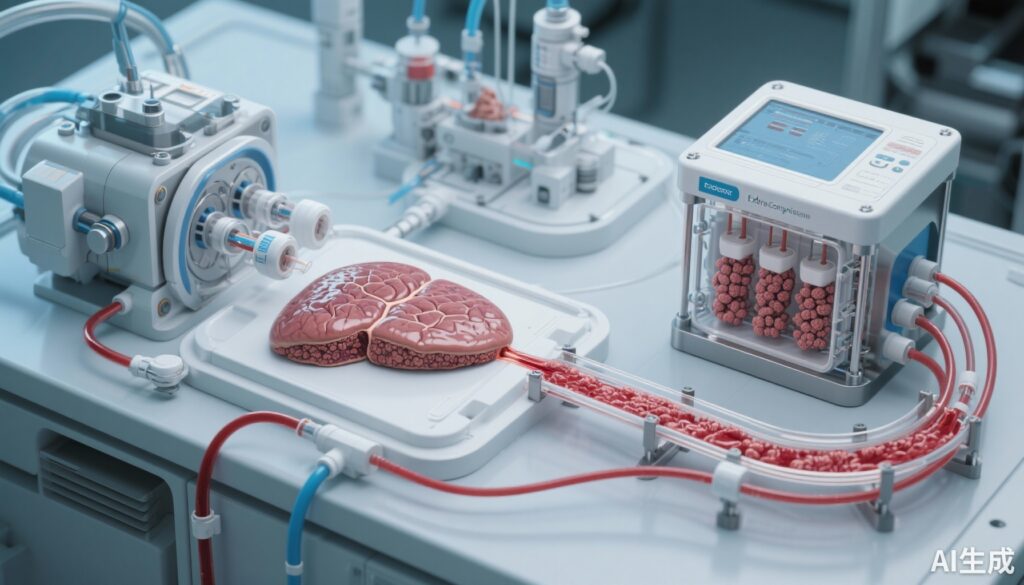
- Phát triển hệ thống UTOpiA, mạch ngoại thể tích hợp kết hợp giữa cơ quan gan từ tế bào gốc đa năng người không có HLA với pheresis bạch cầu hạt-môno (GMA).
- Chứng minh lợi ích sống sót đáng kể và cải thiện chức năng gan ở mô hình chuột mắc suy gan cấp trên nền mãn tính (ACLF) và suy gan cấp (ALF) sử dụng UTOpiA so với các liệu pháp đơn.
- Nhận biết cơ chế cho thấy alpha-fetoprotein (AFP) được tiết ra bởi tế bào gan giống (iHLC) thúc đẩy tái tạo tế bào gan bằng cách điều chỉnh dừng chu kỳ tế bào và cytokine viêm.
- Tác động lâm sàng tiềm năng như một hệ thống hỗ trợ gan sẵn có giải quyết nhu cầu chưa đáp ứng về chức năng tổng hợp gan và viêm toàn thân trong suy gan nặng.
Nền tảng và gánh nặng bệnh
Suy gan cấp trên nền mãn tính (ACLF) là một hội chứng nguy hiểm đặc trưng bởi sự mất bù gan nhanh chóng ở bệnh nhân mắc bệnh gan mãn tính. Tình trạng này mang lại tỷ lệ tử vong 28 ngày tăng đột biến lên gần 80%, chủ yếu do sự suy giảm chức năng tổng hợp gan sâu sắc và hội chứng phản ứng viêm toàn thân (SIRS). Tương tự, suy gan cấp (ALF), mặc dù khác biệt về nguyên nhân, cũng liên quan đến việc mất chức năng gan nhanh chóng và viêm toàn thân mạnh mẽ. Các tiến bộ chăm sóc tích cực hiện tại cung cấp các can thiệp hỗ trợ nhưng không chữa trị. Sự thiếu vắng các liệu pháp hiệu quả đồng thời giảm viêm toàn thân và phục hồi chức năng tổng hợp gan vẫn là một khoảng trống quan trọng trong gan học và chăm sóc tích cực, làm nổi bật nhu cầu cấp bách đối với các hệ thống hỗ trợ gan sáng tạo cung cấp cả miễn dịch điều hòa và thay thế tế bào gan chức năng.
Thiết kế và phương pháp nghiên cứu
Nghiên cứu của Yamaguchi et al. giới thiệu hệ thống UTOpiA, một liệu pháp ngoại thể kết hợp hai thành phần mới: pheresis bạch cầu hạt-môno (GMA) và cơ quan gan từ tế bào gốc đa năng người (iPSC) được biến đổi mất HLA-A, B, CIITA. Lý do cho cách tiếp cận tích hợp này là tận dụng khả năng miễn dịch điều hòa của GMA để giảm tế bào viêm tuần hoàn và chất trung gian viêm, đồng thời cung cấp chức năng tổng hợp và chuyển hóa gan thông qua cơ quan gan được thiết kế sinh học, tương thích dị gen.
Thí nghiệm được thực hiện trên mô hình chuột mô phỏng ACLF và ALF. Máu tĩnh mạch toàn phần được tiếp xúc trực tiếp với mạch ngoại thể UTOpiA, cho phép tương tác với bộ lọc GMA và buồng chứa cơ quan gan iHLC. Nhóm đối chứng bao gồm GMA đơn độc, liệu pháp đơn cơ quan gan iHLC, và thiết bị dựa trên tế bào HepG2 truyền thống, cho phép đánh giá hiệu ứng cộng gộp hoặc cộng hưởng đối với tỷ lệ sống sót, các thông số chức năng gan, các dấu hiệu viêm, và tái tạo gan.
Kết quả chính
Liệu pháp UTOpiA mang lại lợi ích sống sót đáng kể ở cả mô hình chuột mắc ACLF và ALF, vượt trội hơn tất cả các nhóm đối chứng, bao gồm liệu pháp GMA hoặc cơ quan gan iHLC đơn độc và thiết bị dựa trên tế bào HepG2. Các thông số lâm sàng cho thấy cải thiện rõ rệt: giảm tình trạng não bộ do gan thể hiện qua điểm hôn mê giảm, bình thường hóa sinh hóa gan, và giảm mức amoniac và bilirubin trong máu.
Vị viêm toàn thân được giảm đáng kể, được chứng minh bằng mức giảm các cytokine viêm pro-inflammatory như interleukin-6 (IL-6) và yếu tố hoại tử khối u alpha (TNF-α), các chất trung gian đóng vai trò quan trọng trong bệnh lý gan thất bại và SIRS. Phân tích transcriptome của mô gan cho thấy phục hồi các hồ sơ biểu hiện gen chuyển hóa gan và tăng các dấu hiệu phân chia và tái tạo tế bào gan.
Nghiên cứu histopathology xác nhận những phát hiện này với bằng chứng về tái tạo tế bào gan sau khi điều trị. Điều tra cơ chế xác định rằng alpha-fetoprotein (AFP) được tiết ra bởi iHLC đóng vai trò then chốt bằng cách giảm điều hòa cyclin-dependent kinase inhibitor p21, do đó giảm dừng chu kỳ tế bào gan và thúc đẩy tái tạo gan. Ngoài ra, hệ thống UTOpiA dường như khôi phục hoạt động của yếu tố hạt nhân gan 4 alpha (HNF4α), một yếu tố chuyển录因子在调节肝细胞分化和代谢功能中起关键作用,进一步支持了肝合成能力的恢复。
专家评论
集成的UTOpiA系统通过同时解决肝衰竭的两个核心病理驱动因素:炎症和肝合成/代谢功能丧失,在肝脏支持技术方面取得了重大进展。以前使用肝癌细胞系或原代肝细胞的生物人工肝系统由于免疫原性和功能持久性不足而显示出有限的疗效和临床转化障碍。iPSC衍生器官的三重HLA敲除修饰表明免疫原性降低,提供了一种潜在的通用即用型治疗产品。
粒细胞-单核细胞分离术之前用于炎症性肠病和其他炎症性疾病,现在创新地重新用于调节肝衰竭中的全身炎症。研究中关于AFP分泌与再生途径之间联系的强大机制数据增强了联合方法的生物学合理性。
尽管有令人鼓舞的临床前结果,但转化挑战仍然存在。虽然大鼠模型具有相关性,但它们不能完全重现人类ACLF的免疫生物学或合并症。长期安全性、免疫原性和大型动物研究将在临床应用前至关重要。然而,这种方法符合目前向肝脏学领域精准再生医学范式的转变。
结论和未来方向
UTOpiA外体回路通过结合免疫调节分离术与提供代谢和合成肝功能以及促进再生信号的HLA耗尽的iPSC衍生肝器官,展示了逆转ACLF和ALF的强大临床前功效。这种双重机制解决了严重肝衰竭管理中的迫切未满足的临床需求,目前可用的治疗选择有限。
如果成功转化为人类,UTOpiA系统可能成为一种即用型、可扩展的肝支持疗法,提高生存率和恢复率,同时可能为肝移植或肝再生架桥。未来的临床试验应重点研究安全性和剂量参数,以及在人类ACLF和ALF人群中的有效性,同时探索不同病因的肝再生途径。
总之,这一创新方法标志着向整合外体肝支持迈出了重要一步,通过针对全身炎症和肝合成/代谢恢复,为危重肝衰竭综合征的改善结果带来了希望。
资金和Clinicaltrials.gov
原始出版物中未提供特定的资金信息。截至本出版物发布时,尚未报告转化研究的临床试验注册。
参考文献
Yamaguchi H, Yoneyama Y, Ichimura K, et al. Reversal of ACLF and ALF using whole blood extracorporeal system combining HLA-depleted liver organoids with granulocyte-monocyte apheresis. J Hepatol. 2025 Oct 2:S0168-8278(25)02477-8. doi:10.1016/j.jhep.2025.08.038. Epub ahead of print. PMID: 41044028.