Giới thiệu: Lý do giảm liều trong bệnh lý dương tính với HPV
Lĩnh vực ung thư đầu cổ đã được tái định hình cơ bản bởi sự gia tăng tỷ lệ ung thư biểu mô tế bào vảy vòm họng liên quan đến virus u nhú người (HPV). Khác với các loại ung thư đầu cổ liên quan đến thuốc lá và rượu, các khối u vòm họng dương tính với p16 (dấu hiệu thay thế của HPV) có độ nhạy cao hơn đối với hóa-xạ trị (CRT) và tiên lượng tốt hơn nhiều. Tuy nhiên, phương pháp điều trị tiêu chuẩn vẫn rất mạnh mẽ, thường bao gồm 70 Gy xạ trị kết hợp với cisplatin đồng thời. Chế độ điều trị tích cực này thường để lại những tác dụng phụ dài hạn cho người sống sót, bao gồm khó nuốt nặng, khô miệng và xơ cứng cổ, gây ảnh hưởng nghiêm trọng đến chất lượng cuộc sống (QoL).
Thách thức lâm sàng chính hiện nay là xác định bệnh nhân nào có thể an toàn giảm cường độ điều trị—giảm cường độ điều trị để giảm tác dụng phụ—mà không làm giảm tỷ lệ kiểm soát khu vực và sống sót tổng thể. Các nỗ lực giảm cường độ trước đây, như thay thế cisplatin bằng cetuximab, đã không chứng minh được tính không thua kém. Do đó, các nhà nghiên cứu đã chuyển hướng sang các chiến lược tùy chỉnh theo đáp ứng, sử dụng hình ảnh chức năng hoặc dấu hiệu sinh học để cá nhân hóa cường độ điều trị trong quá trình điều trị.
Những điểm nổi bật của thử nghiệm giai đoạn II
Bằng chứng về an toàn và hiệu quả
Thử nghiệm đã đạt mục tiêu chính, chứng minh rằng cá nhân hóa liều xạ dựa trên FDG-PET đã dẫn đến tỷ lệ tái phát khu vực (LRR) sau 24 tháng là 7,8%. Điều này thấp hơn đáng kể so với ngưỡng không thua kém 25% được thiết lập dựa trên các dữ liệu lịch sử.
Cải thiện chất lượng cuộc sống
Các bệnh nhân đủ điều kiện giảm liều xuống 54 Gy đã báo cáo kết quả tốt hơn đáng kể về nhiều biện pháp chất lượng cuộc sống sau một tháng điều trị so với những người nhận liều 70 Gy đầy đủ. Những cải thiện này vượt quá Sự khác biệt lâm sàng tối thiểu quan trọng (MCID), nhấn mạnh lợi ích chức năng của việc giảm xạ trị.
Sức mạnh dự đoán của HPVctDNA
Nghiên cứu đã phát hiện ra rằng sự thay đổi sớm trong HPV DNA tự do (ctDNA) trong tuần đầu điều trị có liên quan mạnh mẽ với kiểm soát khu vực. Cụ thể, một sự tăng 10% trong ctDNA so với cơ sở ở tuần đầu tiên được liên kết với nguy cơ tái phát cao hơn.
Thiết kế và phương pháp nghiên cứu
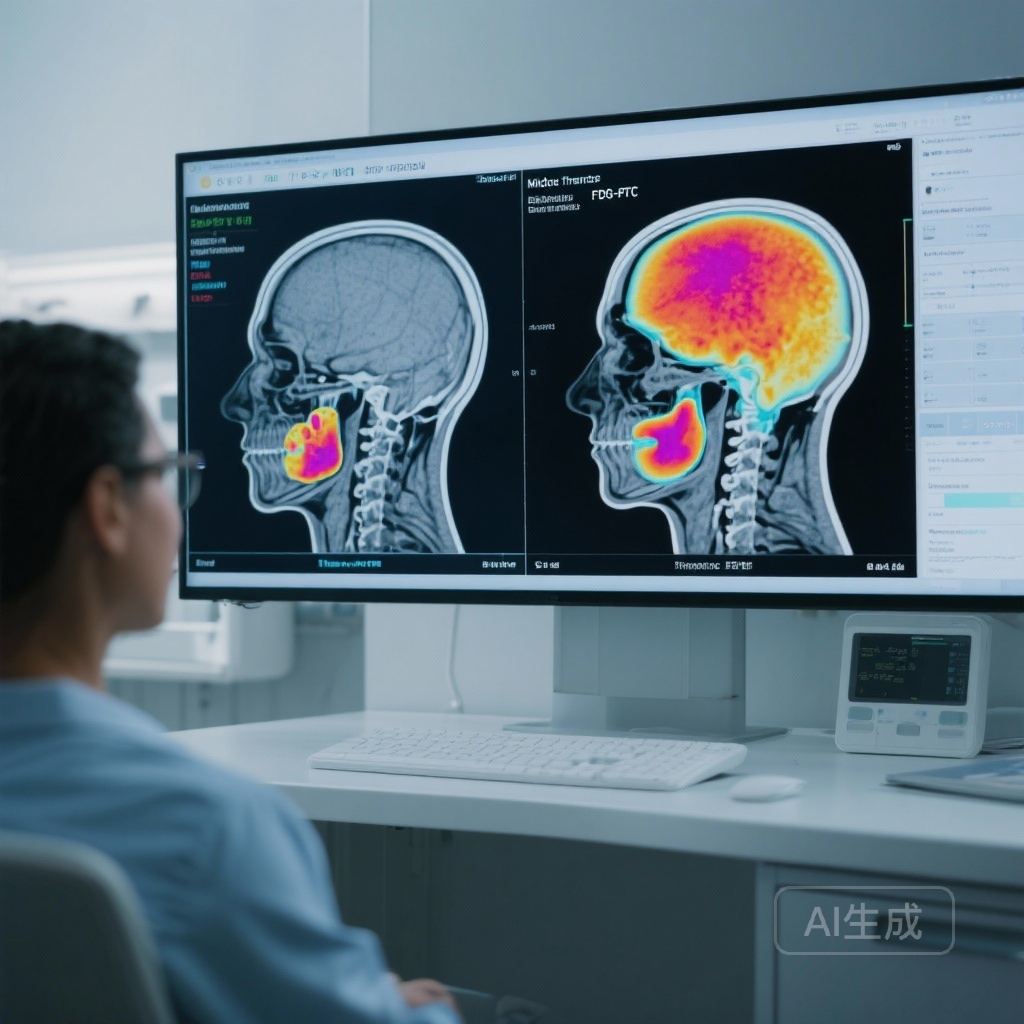
Thử nghiệm lâm sàng giai đoạn II đa trung tâm này đã tuyển chọn bệnh nhân mắc ung thư vòm họng dương tính với p16 giai đoạn I/II. Kế hoạch điều trị ban đầu cho tất cả người tham gia bao gồm xạ trị (70 Gy trong 35 lần phân liều) kết hợp với carboplatin và paclitaxel hàng tuần. Điểm sáng tạo của nghiên cứu là sử dụng hình ảnh FDG-PET như một công cụ ra quyết định tại một thời điểm quan trọng trong quá trình điều trị.
Điểm quyết định dựa trên PET
Tất cả bệnh nhân đều trải qua quét FDG-PET cơ bản và một quét tiếp theo tại phân liều xạ thứ 10. Các nhà nghiên cứu tập trung vào Thể tích Tumor Chức năng (MTV) với ngưỡng 2.5 (MTV2.5). Các bệnh nhân có đáp ứng nhanh—được định nghĩa là giảm 50% hoặc hơn về MTV2.5 từ cơ bản đến giữa quá trình điều trị—có liều xạ tổng cộng giảm xuống 54 Gy trong 27 phân liều. Những người không đạt ngưỡng đáp ứng chuyển hóa này tiếp tục với liều 70 Gy tiêu chuẩn.
Giám sát và theo dõi dấu hiệu sinh học
Bên cạnh hình ảnh, nghiên cứu theo dõi mức HPVctDNA trong huyết tương hàng tuần trong quá trình điều trị và suốt thời gian giám sát. Điều này cho phép các nhà nghiên cứu đánh giá xem động lực học phân tử có thể bổ sung hình ảnh trong việc dự đoán kết quả dài hạn hay không.
Kết quả chính: Kết quả và lợi ích do bệnh nhân báo cáo
Trong số 84 bệnh nhân có thể đánh giá, 43% (n=36) đáp ứng tiêu chí giảm liều dựa trên đáp ứng PET giữa quá trình điều trị. Tỷ lệ đáp ứng chuyển hóa cao này cho thấy một tỷ lệ đáng kể dân số dương tính với HPV có thể bị quá điều trị theo các giao thức tiêu chuẩn hiện hành.
Kiểm soát khu vực
Với thời gian theo dõi trung bình 37,8 tháng, tỷ lệ LRR sau 24 tháng cho toàn bộ nhóm là 7,8% (90% CI: 2,6% – 12,6%). Kết quả này đã xác nhận giả thuyết rằng cách tiếp cận dựa trên PET không thua kém các kết quả lịch sử cho nhóm bệnh nhân này. Quan trọng là, hiệu quả vẫn được duy trì ngay cả trong nhóm nhận liều 54 Gy thấp hơn đáng kể.
Bảo tồn chức năng và QoL
Một trong những lập luận thuyết phục nhất cho việc giảm liều là bảo tồn chức năng. Tại đánh giá sau xạ trị một tháng, nhóm 54 Gy có điểm số cao hơn đáng kể trong các chỉ số PRO (Kết quả do bệnh nhân báo cáo). Việc giảm liều 16 Gy (khoảng 23%) đã hiệu quả giảm bớt một số độc tính cấp tính thường dẫn đến khuyết tật dài hạn, như viêm niêm mạc nặng và sẹo họng sau đó.
Nhận xét về dấu hiệu sinh học: HPVctDNA như một công cụ dự đoán
Phân tích HPVctDNA cung cấp cái nhìn vào tương lai của y học chính xác. Nghiên cứu đã phát hiện ra rằng tỷ lệ tăng ctDNA ở tuần 1 so với cơ sở có liên quan đáng kể với kiểm soát khu vực xấu hơn (HR=1.052 cho mỗi 10% tăng; p=0.023) và sống sót không tiến triển khu vực (LRPFS) (HR=1.038; p=0.035). Điều này cho thấy có thể xác định các bệnh nhân không đáp ứng phân tử sớm trong bảy ngày đầu điều trị, có thể cho phép điều chỉnh điều trị sớm hơn nữa.
Bình luận chuyên gia và ý nghĩa lâm sàng
Kết quả của thử nghiệm này góp phần vào cơ sở bằng chứng ngày càng tăng ủng hộ điều trị tùy chỉnh theo đáp ứng trong ung thư vòm họng dương tính với HPV. Trong khi các thử nghiệm trước đây như ECOG 1308 sử dụng đáp ứng lâm sàng đối với hóa trị liệu khởi đầu làm công cụ lựa chọn, nghiên cứu này sử dụng hình ảnh chức năng giữa quá trình điều trị, có thể là một đánh giá trực tiếp hơn về độ nhạy xạ.
Điểm mạnh và hạn chế
Tính chất đa trung tâm của thử nghiệm tăng cường khả năng tổng quát hóa các kết quả trong các môi trường tổ chức khác nhau. Việc sử dụng MTV2.5 cung cấp một thước đo định lượng và có thể tái tạo cho việc giảm liều. Tuy nhiên, như một thử nghiệm giai đoạn II, kích thước mẫu tương đối nhỏ, và tính không thua kém được đánh giá so với các đối chứng lịch sử thay vì một cánh tay tiêu chuẩn chăm sóc ngẫu nhiên đồng thời. Ngoài ra, mặc dù carboplatin/paclitaxel là một lựa chọn thay thế phổ biến cho cisplatin, một số bác sĩ lâm sàng có thể nghi ngờ liệu các kết quả này có giống nhau với cisplatin liều cao hay không.
Tính hợp lý sinh học
Lý do sinh học cho cách tiếp cận này là vững chắc. Các khối u dương tính với HPV được đặc trưng bởi cơ chế sửa chữa DNA bị suy yếu và mức độ phân giải p53 trong khối u cao, khiến chúng cực kỳ nhạy cảm với bức xạ ion hóa. Sự giảm nhanh chóng về hoạt động chuyển hóa (MTV) có thể phản ánh tốc độ chết tế bào tự nhiên cao và loại bỏ nhanh chóng các tế bào khối u còn sống, xác định một kiểu hình “nhạy cảm với bức xạ” không cần liều 70 Gy đầy đủ để tiêu diệt.
Kết luận và hướng phát triển trong tương lai
Cá nhân hóa liều xạ dựa trên FDG-PET đại diện cho một bước tiến hứa hẹn hướng tới một chiến lược quản lý tinh vi và ít độc hại hơn cho ung thư vòm họng liên quan đến HPV ở giai đoạn sớm. Bằng cách xác định các bệnh nhân đáp ứng nhanh chóng giữa quá trình điều trị, các bác sĩ lâm sàng có thể giảm đáng kể gánh nặng xạ trị và cải thiện chất lượng cuộc sống cho người sống sót mà không hy sinh an toàn ung thư.
Cuộc tích hợp theo dõi HPVctDNA thêm một lớp chính xác. Các nghiên cứu trong tương lai nên điều tra xem sự kết hợp của hình ảnh PET giữa quá trình điều trị và động lực học ctDNA sớm có thể tinh chỉnh hơn nữa việc lựa chọn bệnh nhân, có thể cho phép giảm liều mạnh hơn trong các trường hợp phản ứng cực kỳ mạnh hoặc xác định những người cần tăng cường điều trị mặc dù có hồ sơ thuận lợi ban đầu.
Tham khảo
Mierzwa M, Rosen B, Suresh K, et al. Cá nhân hóa liều hóa-xạ dựa trên hình ảnh FDG-PET trong ung thư biểu mô tế bào vảy vòm họng liên quan đến virus u nhú người (HPV): Thử nghiệm lâm sàng giai đoạn II đa trung tâm. Clin Cancer Res. 2025; doi: 10.1158/1078-0432.CCR-25-2820.