亮点
1. 替西帕肽每周低剂量5 mg显著提高了12周内通过葡萄糖输注率(GIR)测量的胰岛素敏感性。
2. 糖化血红蛋白(HbA1c)和体重显著下降,同时脂肪质量和胰高血糖素水平减少。
3. 胰岛素敏感性的改善独立于体重减轻,表明存在直接的代谢效应。
4. GIR变化与典型代谢标志物之间未发现显著相关性,提示其作用机制复杂。
研究背景和疾病负担
2型糖尿病(T2DM)和肥胖是相互关联的全球健康挑战,胰岛素抵抗是其中央病理生理特征。日本面临T2DM和肥胖的显著且日益增长的负担,尤其是代谢紊乱导致心血管和微血管并发症,从而增加发病率和死亡率。
目前旨在改善血糖控制和降低心血管风险的治疗策略包括增强胰岛素敏感性的药物。替西帕肽是一种新型双重葡萄糖依赖性促胰岛素多肽(GIP)和胰高血糖素样肽-1(GLP-1)受体激动剂,在大型3期试验中显示出在血糖控制和体重减轻方面的有希望的疗效。然而,关于早期胰岛素敏感化效应的直接体内证据仍然有限,尤其是在日本人群中,特别是使用金标准高胰岛素-正常血糖钳夹技术评估的证据。
研究设计
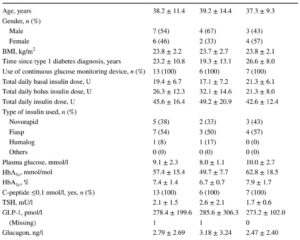
这是一项前瞻性、单臂、开放标签、单中心研究,涉及16名患有肥胖和T2DM的日本个体。参与者最初接受替西帕肽2.5 mg每周一次,持续4周,随后剂量递增至5 mg每周一次,维持8周。
主要终点是在高胰岛素-正常血糖钳夹测试中,治疗前后通过葡萄糖输注率(GIR)定量测量的胰岛素敏感性变化。次要终点包括HbA1c、体重、身体成分(肌肉质量、脂肪质量、脂肪百分比)、血脂谱、血浆胰高血糖素水平以及胰岛素抵抗和β细胞功能指数(HOMA2-IR和HOMA2-%β)的变化。通过简单线性回归分析探索这些变量与GIR变化之间的关系。
关键发现
所有16名参与者完成了12周的研究。治疗后,GIR从3.21显著增加到5.16 mg min-1 kg-1(p<0.001),表明胰岛素敏感性显著改善。
HbA1c从63.4 mmol/mol(7.95%)降至43.6 mmol/mol(6.14%)(p<0.001),显示血糖控制显著改善。体重平均减少了4.9 kg(5.0%,p<0.001)。身体成分检查显示肌肉质量(−1.8%)、脂肪质量(−9.1%)和脂肪百分比(−4.5%)显著减少,表明优先减少脂肪。
血浆胰高血糖素水平从28.8 pg/ml降至20.8 pg/ml(显著减少),与α细胞分泌抑制一致。然而,血脂谱变化未显著报告。
值得注意的是,简单线性回归分析未发现GIR变化与其他临床变量如体重减轻、HbA1c降低或胰高血糖素水平之间的显著相关性,表明替西帕肽的胰岛素敏感化效应可能通过与这些测量参数独立的机制起作用。
本短期研究中未报告严重不良事件或安全问题,但样本量有限和研究时间较短限制了安全性结论。
专家评论
这项研究提供了令人信服的早期证据,证明替西帕肽能够独立于体重减轻改善日本肥胖和T2DM患者的胰岛素敏感性。使用高胰岛素-正常血糖钳夹技术评估胰岛素敏感性,加强了这些发现的有效性。
GIR改善与传统代谢标志物之间的分离强调了替西帕肽复杂的多因素机制,可能涉及增强肠促胰岛素信号传导、调节胰高血糖素分泌和可能的直接外周胰岛素敏感化效应。
局限性包括样本量较小和单臂设计缺乏对照组,限制了普遍性。研究时间较短也妨碍了长期有效性和安全性的评估。此外,研究仅限于日本人群,由于糖尿病病理生理学的差异,推广到其他种族时需要谨慎。
未来需要进行更大规模、随机对照设计和机制研究,以阐明替西帕肽的全面代谢作用和临床益处。
结论
这项前瞻性开放标签研究表明,替西帕肽每周低剂量5 mg给药12周显著增强了日本肥胖2型糖尿病患者的胰岛素敏感性,通过高胰岛素-正常血糖钳夹技术测量。重要的是,这种早期代谢益处部分独立于体重减轻。
研究结果支持替西帕肽在血糖控制和体重减轻之外的治疗潜力,突显其作为针对胰岛素抵抗的有希望的药物的作用。由于胰岛素抵抗是T2DM进展和并发症的根本驱动因素,这些结果可能对优化该人群的管理策略具有重要意义。
继续研究应集中在确认这些效应在更大队列中的效果,建立长期安全性,并阐明涉及的机制途径。
参考文献
山口裕, 桑田弘, 今村美, 森山尚, 浦井良, 松城真, 濱本裕, 山田阳, 清野洋, 山崎阳. 替西帕肽早期诱导胰岛素敏感化:在日本肥胖和2型糖尿病患者中的前瞻性、单臂、开放标签研究. Diabetologia. 2025年10月;68(10):2151-2155. doi: 10.1007/s00125-025-06493-5. 在线发表于2025年7月22日. PMID: 40694059.
方志, 陈杰, 余志, 等. 替西帕肽改善2型糖尿病患者的血糖控制和体重:随机对照试验的荟萃分析. Diabetes Obes Metab. 2024年3月;26(3):588-599. doi: 10.1111/dom.14623.
马德斯巴德 S. 2型糖尿病中的肠促胰岛素疗法:关注胰岛素抵抗和β细胞功能. Diabetes Obes Metab. 2022年6月;24 Suppl 2:3-12. doi: 10.1111/dom.14676.