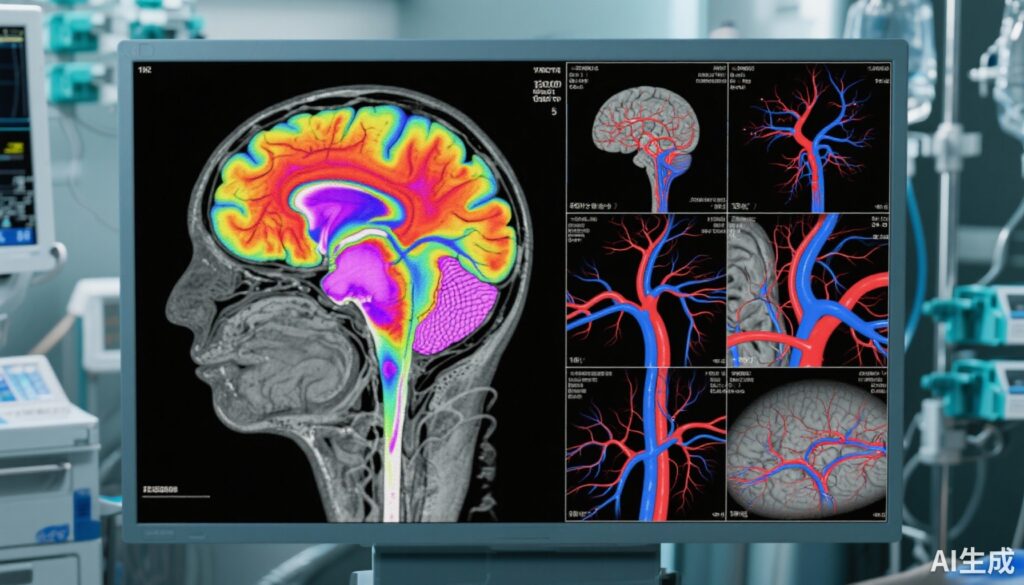
亮点
- 定性脑干CT灌注对神经学标准死亡(DNC)的诊断敏感性为98.5%,但特异性为74.4%。
- 全脑CT灌注显示平衡的敏感性和特异性,分别为93.6%和92.3%,在特异性方面优于CT血管造影。
- CT血管造影的敏感性在75.5%至87.3%之间,特异性约为90%,且在不同成像模式下具有良好的评分者间可靠性。
- 未报告严重不良事件;5%的患者出现轻微、短暂的不良事件。
研究背景
确认神经学标准死亡(DNC),通常称为脑死亡,是指导患者管理和促进器官捐赠的关键临床里程碑。临床检查仍然是确定DNC的核心方法;然而,当部分体格检查结果不明确或不完整时,通常需要辅助检查。目前的辅助检查如脑电图或放射性核素脑血流研究存在诊断准确性、可用性和验证方面的局限性。计算机断层扫描(CT)技术,包括CT灌注和CT血管造影,提供了快速且广泛可用的选项来评估脑血流和血管通畅性。然而,在这项大型多中心评估之前,这些技术在DNC诊断中的准确性和安全性尚未充分定义。
Chassé等人的研究通过严格评估CT灌注和CT血管造影在真实世界重症监护环境中的诊断价值,填补了这一空白。
研究设计
这是一项前瞻性、盲法诊断准确性研究,从2017年4月到2021年3月在加拿大15个成人重症监护病房进行,涵盖了多样化的患者群体。纳入标准包括年龄18岁及以上的危重成人,所有患者的格拉斯哥昏迷量表(GCS)评分为3分(表明深度昏迷或无反应),且没有可能影响神经系统检查或死亡判定的混淆因素。
在标准化临床DNC检查后两小时内,患者接受了增强脑CT灌注和CT血管造影重建。两名独立的神经放射科医生在不了解临床数据和彼此评估的情况下,对影像进行定性和定量解释。
主要终点是脑干CT灌注对DNC的诊断敏感性和特异性。次要评估包括全脑CT灌注、CT血管造影性能、使用Cohen’s kappa系数评估的评分者间可靠性以及与成像相关的不良事件的安全性。
主要发现
共有282名患者(平均年龄57.8岁;47%为女性)完成了整个研究方案。其中,204名患者(72%)被标准临床标准宣布死亡。
诊断性能
- 脑干CT灌注(定性): 敏感性为98.5%(95% CI 95.8%-99.7%),意味着几乎正确识别了所有DNC患者。然而,特异性为74.4%(95% CI 63.2%-83.6%),表明假阳性率较高。
- 脑干CT灌注(定量): 未能达到足够的诊断准确性,建议继续使用定性解释。
- 全脑CT灌注(定性): 显示出良好的平衡,敏感性为93.6%(89.3%-96.6%),特异性为92.3%(84.0%-97.1%)。这表明全脑评估可能比仅评估脑干提供更好的整体诊断可靠性。
- CT血管造影: 敏感性在75.5%(95% CI 69.0%-81.2%)至87.3%(81.9%-91.5%)之间,特异性在89.7%至91.0%之间。虽然特异性较高,但CT血管造影的敏感性低于灌注研究。
评分者间可靠性和安全性
盲法神经放射科医生在所有成像模式下的评分者间一致性极好,Cohen κ值在0.81至0.84之间,表明可重复性很强。
关于安全性,14名患者(5%)经历了轻微、自限性的不良事件,如轻度过敏反应或短暂的生理变化;重要的是,未发生与成像研究相关的严重不良事件。
专家评论
研究结果证实,增强脑CT灌注,特别是定性全脑评估,可以可靠地支持DNC的诊断,具有高敏感性和特异性,尽管CT灌注和CT血管造影均未达到预设的>98%特异性阈值,不足以替代临床诊断标准。
这强调了辅助成像作为有价值的辅助工具而非独立测试的作用。
值得注意的是,脑干CT灌注的中等特异性突显了如果单独使用可能会导致假阳性诊断的风险,可能导致过早或错误的脑死亡声明。全脑灌注的较高特异性可能是由于捕捉到了更广泛的脑血流动态,而不仅仅是局部的脑干灌注。
考虑到安全性和极好的评分者间可靠性,这些模式在重症监护中提供了实用的辅助测试选项,特别是在传统测试不太可行的情况下。
局限性包括排除了影响普遍性的混淆临床状态,以及研究的单一国家设置。未来的研究可能探索结合成像模式或整合先进的机器学习技术以提高诊断准确性。
结论
CT灌注和CT血管造影为神经学标准死亡的评估提供了有前景的辅助检查,具有高敏感性和可接受的安全性。然而,由于特异性欠佳且诊断性能低于严格的验证阈值,这些模式应补充而非替代全面的临床神经学检查。这种方法确保了对脑死亡的及时、可靠的确认,这对于伦理患者护理和器官捐赠协议至关重要。
临床医生应在更广泛的临床背景下谨慎解读辅助CT成像,必要时将结果与标准化检查和其他辅助测试相结合。需要持续的多学科研究来优化脑死亡诊断路径,并可靠地将不断发展的神经成像技术纳入临床实践。
资金和临床试验注册
本研究由加拿大卫生研究院和加拿大重症监护试验组资助。该协议已在ClinicalTrials.gov注册(标识符:NCT03232322)。
参考文献
1. Chassé M, Shankar JJS, Fergusson DA, et al. Computed Tomography Perfusion and Angiography for Death by Neurologic Criteria. JAMA Neurol. 2025;82(9):932-940. doi:10.1001/jamaneurol.2025.2375.
2. Wijdicks EF. The Diagnosis of Brain Death. N Engl J Med. 2001;344(16):1215–1221. doi:10.1056/NEJM200104193441607.
3. Shemie SD, Doig C, Dickens B, et al. Death Determination and Organ Donation: A Model Policy for Organ Donation Organizations. Can J Anaesth. 2020;67(12):1851-1862. doi:10.1007/s12630-020-01842-7.
4. Greer DM, Varelas PN, Haque S, et al. Variability of Brain Death Policies in the United States. Neurology. 2016;86(14):1254-1259. doi:10.1212/WNL.0000000000002507.