Bối cảnh
Bệnh nội tâm mạc nhiễm trùng (IE) là một nhiễm trùng nghiêm trọng của van tim, thường yêu cầu can thiệp phẫu thuật. Mục tiêu của phẫu thuật là loại bỏ nhiễm trùng, sửa chữa hoặc thay thế van bị hư hỏng, và ngăn ngừa các biến chứng như suy tim hoặc huyết khối hệ thống. Tuy nhiên, mặc dù có khuyến nghị hướng dẫn đã được xác lập cho một tỷ lệ đáng kể bệnh nhân, không phải tất cả những người đủ điều kiện đều được điều trị phẫu thuật. Các nghiên cứu nhóm trước đây thường đại diện cho các dân số chọn lọc từ trung tâm tham chiếu cấp ba, điều này có thể gây thiên lệch trong việc hiểu về việc sử dụng và kết quả của phẫu thuật. Nghiên cứu này toàn quốc Đan Mạch nhằm đánh giá thực tế thực hành điều trị phẫu thuật cho bệnh nội tâm mạc nhiễm trùng bên trái, tập trung vào việc sử dụng phẫu thuật theo chỉ định đã được thiết lập và kết quả tử vong liên quan.
Thiết kế Nghiên cứu và Phương pháp
Nghiên cứu nhóm quan sát này sử dụng dữ liệu từ Đăng ký Nghiên cứu Bệnh nội tâm mạc Đan Mạch Quốc gia (NIDUS), bao gồm tất cả các trường hợp có thể và chắc chắn của bệnh nội tâm mạc nhiễm trùng bên trái ở Đan Mạch từ năm 2016 đến 2021. Bệnh nhân được phân nhóm dựa trên chỉ định phẫu thuật, được định nghĩa là chỉ định hạng I theo hướng dẫn của Hội Tim mạch châu Âu (ESC) năm 2015 hoặc sự hiện diện của u nhầy ≥10 mm trên siêu âm chẩn đoán, và dựa trên việc có hay không tiến hành phẫu thuật.
Thu thập dữ liệu bao gồm các thông số lâm sàng chi tiết, vi sinh học, kết quả hình ảnh, thời gian và chỉ định phẫu thuật, và lý do được ghi nhận cho việc không tiến hành phẫu thuật. Tử vong được đánh giá tại bệnh viện và sau một năm. Phân tích sinh tồn sử dụng ước lượng 1-Kaplan-Meier và mô hình hồi quy Cox đa biến phụ thuộc thời gian điều chỉnh theo tuổi, giới, loại van, nguyên nhân vi sinh và các bệnh nền liên quan. Phân tích độ nhạy giải quyết các thiên lệch tiềm ẩn bao gồm thiên lệch thời gian bất tử và các yếu tố rủi ro phẫu thuật chưa được đo lường.
Kết quả Chính
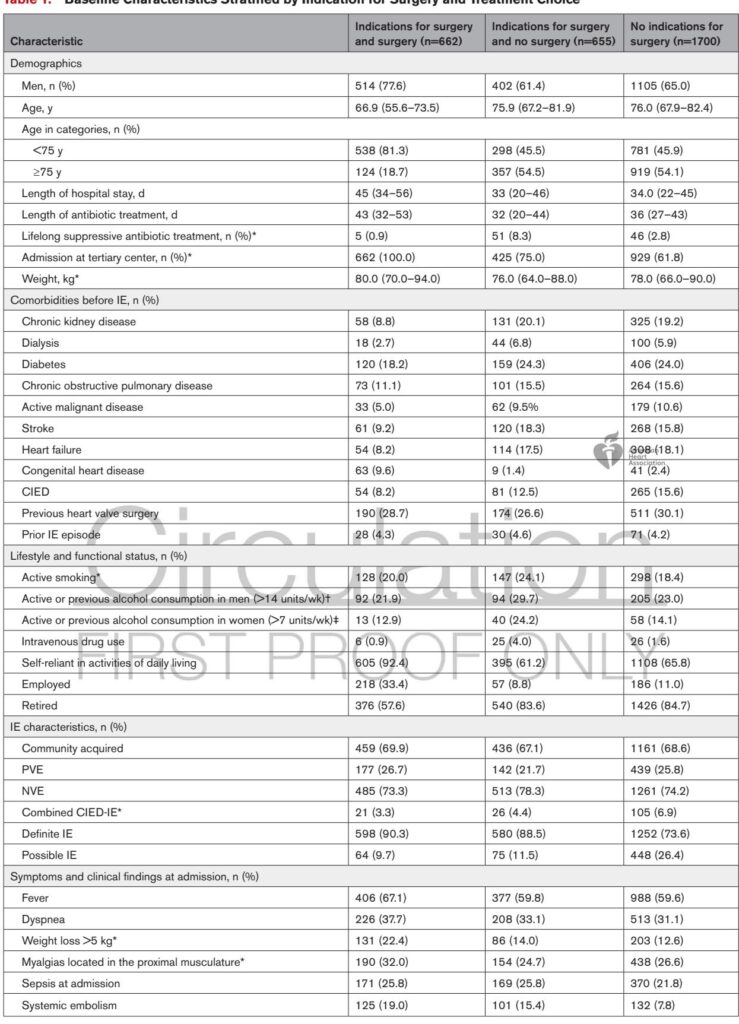
Trong số 3017 bệnh nhân mắc bệnh nội tâm mạc nhiễm trùng bên trái, 1317 (43,7%) có chỉ định phẫu thuật tuyệt đối. Trong số này, chỉ 662 (50,3%) được phẫu thuật, trong khi 655 (49,7%) nhận điều trị y tế bảo tồn mặc dù có chỉ định. Một nhóm lớn hơn 1700 bệnh nhân (56,5%) không có chỉ định phẫu thuật và không được phẫu thuật.
Bệnh nhân được điều trị phẫu thuật trẻ tuổi hơn (trung vị 66,9 tuổi) so với những người có chỉ định phẫu thuật nhưng không được điều trị (trung vị 75,9 tuổi) và những người không có chỉ định (trung vị 76,0 tuổi). Họ cũng có ít bệnh nền hơn và có khả năng bị nhiễm Streptococcus spp. nhiều hơn. Ngược lại, bệnh nhân có chỉ định phẫu thuật nhưng không được phẫu thuật có tỷ lệ mắc Staphylococcus aureus cao hơn và gánh nặng bệnh nền lớn hơn, bao gồm đái tháo đường, bệnh thận mạn tính và phụ thuộc chức năng.
Tử vong trong bệnh viện cao hơn đáng kể ở bệnh nhân có chỉ định phẫu thuật nhưng không được phẫu thuật (31,8%) so với những người được phẫu thuật (12,5%) hoặc những người không có chỉ định (15,7%). Sự khác biệt về tỷ lệ tử vong này vẫn tiếp tục sau một năm, với tỷ lệ lần lượt là 50,5%, 17,0% và 33,5% (P5 ngày sau chẩn đoán), 40,5% khẩn cấp (2-5 ngày), và 19,5% cấp cứu (trong vòng 24 giờ). Lý do chính được ghi nhận cho việc không tiến hành phẫu thuật mặc dù có chỉ định là rủi ro phẫu thuật cao hoặc yếu, chiếm khoảng 22,8% các trường hợp mà phẫu thuật bị hoãn.
Một phát hiện quan trọng là việc sử dụng phẫu thuật không đủ ở bệnh nhân có u nhầy lớn (≥10 mm), nơi chỉ khoảng một phần ba đến một nửa được phẫu thuật tùy theo kích thước u nhầy. Đặc biệt, hơn một nửa các trường hợp không được phẫu thuật thiếu lý do rõ ràng được ghi nhận, đặc biệt là đối với các chỉ định dựa trên u nhầy.
Bình luận Chuyên gia
Nghiên cứu toàn diện này toàn quốc cung cấp những hiểu biết quý giá về thực hành phẫu thuật cho bệnh nội tâm mạc nhiễm trùng bên trái ngoài thiên lệch của trung tâm tham chiếu. Dữ liệu này khẳng định các quan sát trước đó rằng một tỷ lệ đáng kể bệnh nhân có chỉ định phẫu thuật dựa trên hướng dẫn không được phẫu thuật, thường do tuổi cao, bệnh nền hoặc nhiễm trùng với các vi khuẩn tấn công mạnh như Staphylococcus aureus.
Đáng chú ý, bệnh nhân phẫu thuật có tỷ lệ sống sót tốt hơn đáng kể, nhất quán với bằng chứng tích lũy cho thấy phẫu thuật cải thiện kết quả ở những ứng viên phù hợp. Tuy nhiên, tuổi trẻ và ít bệnh nền của bệnh nhân phẫu thuật cho thấy sự nhiễu loạn do chỉ định. Thiên lệch này thách thức sự suy luận nhân quả về hiệu quả của phẫu thuật nhưng nhấn mạnh thách thức lâm sàng trong việc quản lý bệnh nhân nguy cơ cao.
Những phát hiện này củng cố nhu cầu cần có các công cụ phân loại rủi ro tinh chỉnh hơn, tích hợp dữ liệu lâm sàng, vi sinh và hình ảnh để xác định tốt hơn những bệnh nhân có thể hưởng lợi từ phẫu thuật mặc dù có nguy cơ phẫu thuật cao. Việc tích hợp đánh giá yếu và chăm sóc tiền-mổ nâng cao có thể mở rộng chỉ định phẫu thuật. Ngoài ra, việc thường xuyên thiếu lý do được ghi nhận cho việc không tiến hành phẫu thuật nổi bật một lĩnh vực tiềm năng để cải thiện chất lượng trong ghi chép lâm sàng và minh bạch trong quyết định.
Các hạn chế cố hữu của các đăng ký quan sát bao gồm thiên lệch còn lại và thiên lệch thông tin, đặc biệt là về các chỉ số rủi ro phẫu thuật—không được thu thập toàn diện—và ghi chép không đầy đủ lý do từ chối. Cần các thử nghiệm ngẫu nhiên hoặc các nghiên cứu suy luận nhân quả tiên tiến để cung cấp chiến lược quản lý tốt nhất cho bệnh nhân nguy cơ cao.
Kết luận
Trong nhóm bệnh nhân Đan Mạch toàn quốc mắc bệnh nội tâm mạc nhiễm trùng bên trái, 40% có chỉ định phẫu thuật đã được xác lập, nhưng chỉ một nửa được điều trị phẫu thuật. Bệnh nhân phẫu thuật có tỷ lệ sống sót tốt hơn đáng kể nhưng trẻ tuổi hơn, ít bệnh nền hơn và ít bị nhiễm Staphylococcus aureus hơn. Rủi ro phẫu thuật cao vẫn là lý do chính cho việc quản lý bảo tồn mặc dù có chỉ định. Những phát hiện này nhấn mạnh nhu cầu cần cân nhắc lợi ích phẫu thuật so với rủi ro phẫu thuật và cải thiện các khung quyết định, đặc biệt là cho bệnh nhân nguy cơ cao. Các nghiên cứu triển vọng và can thiệp thêm là cần thiết để tối ưu hóa các chiến lược quản lý và cải thiện kết quả cho dân số phức tạp này.
Tài liệu tham khảo
Graversen PL, Østergaard L, Hadji-Turdeghal K, Møller JE, Bruun NE, Povlsen JA, Moser C, Smerup M, Søgaard P, Jensen HS, Modrau IS, Jensen AD, Petersen JK, Havers-Borgersen E, Stahl A, Helweg-Larsen J, Faurholt-Jepsen D, Bundgaard H, Iversen K, Køber L, Fosbøl EL. Clinical Practice of Surgical Treatment for Left-Sided Infective Endocarditis: Nationwide Data from the NIDUS Registry. Circulation. 2025 Aug 21. doi: 10.1161/CIRCULATIONAHA.125.074608. Epub ahead of print. PMID: 40836922.