Giới thiệu
Kiểm soát đường huyết hiệu quả trong bệnh tiểu đường tuýp 1 đòi hỏi quản lý insulin chính xác để giảm nguy cơ cả tăng đường huyết và hạ đường huyết. Các chất ức chế đồng vận chuyển natri-glucose 2 (SGLT2) như dapagliflozin đã trở thành các liệu pháp bổ trợ giúp hạ đường huyết thông qua việc thải glucose qua thận không phụ thuộc vào insulin. Mặc dù có những lợi ích đã được chứng minh bao gồm cải thiện đường huyết sau ăn, giảm huyết áp và giảm cân, việc sử dụng chúng bị hạn chế bởi nguy cơ tăng cao của hội chứng acid ceton tiểu đường (DKA). Sự tương tác giữa các hormon như glucagon-like peptide 1 (GLP-1), glucagon và somatostatin là quan trọng trong việc ổn định glucose và sản xuất ceton; tuy nhiên, tác động của dapagliflozin lên các hormon này trong bệnh tiểu đường tuýp 1 vẫn chưa rõ ràng.
Thiết kế Nghiên cứu
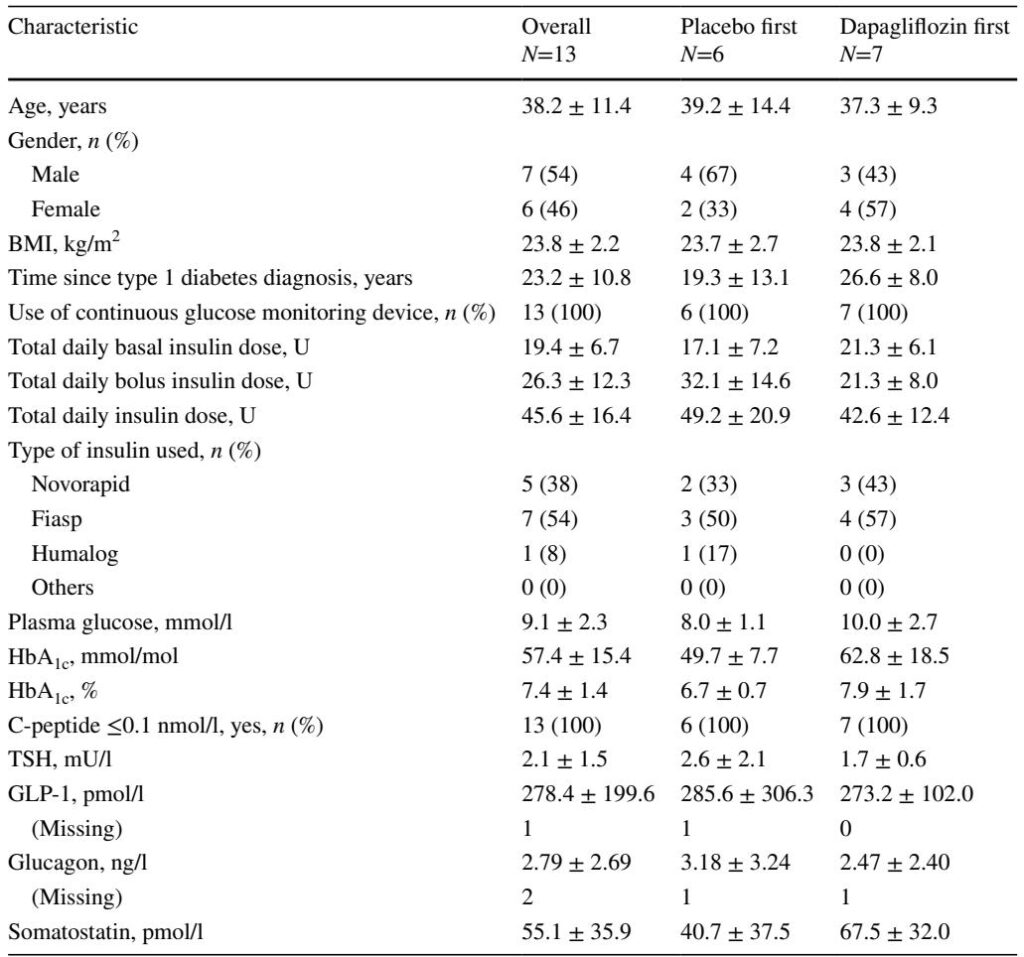
Nghiên cứu ngẫu nhiên, có đối chứng giả dược, mở nhãn, chéo này được thực hiện tại Khoa Bệnh tiểu đường, Nội tiết, Dinh dưỡng lâm sàng & Chuyển hóa, Bệnh viện Đại học Bern, Inselspital. Mười ba người lớn mắc bệnh tiểu đường tuýp 1 (C-peptide 5 năm, BMI 20–29 kg/m²) nhận 10 mg dapagliflozin hoặc giả dược hàng ngày trong 7 ngày trong hai giai đoạn riêng biệt, với khoảng thời gian rửa 14 ngày giữa các giai đoạn. Vào ngày 7 của mỗi giai đoạn, các đối tượng tham gia trải qua các kẹp hyperinsulinaemic-euglycaemic (HECs) và các kẹp toleranc đường uống (OGTTCs) đo nồng độ GLP-1, glucagon, somatostatin và ceton trong huyết tương. Điểm kết thúc chính là nồng độ GLP-1 trong OGTTC; các điểm kết thúc phụ bao gồm nồng độ GLP-1 trong HEC và glucagon, somatostatin, và ceton trong cả hai quy trình kẹp. Nghiên cứu không che giấu, với việc ngẫu nhiên hóa được thực hiện điện tử qua REDCap, và tất cả các đối tượng đã hoàn thành giao thức theo thiết kế nghiên cứu.
Các Phát hiện Chính
Nồng độ GLP-1 trong huyết tương không khác biệt đáng kể giữa nhóm dapagliflozin và giả dược trong cả OGTTC (trung vị 192.8 vs 176.3 pmol/l, p=0.7) và HEC (trung vị 208.6 vs 203.1 pmol/l, p=0.7). Tương tự, nồng độ glucagon cũng tương đương giữa các nhóm điều trị trong cả OGTTC (trung vị 1.54 vs 1.54 ng/l, p=0.8) và HEC (trung vị 1.59 vs 1.63 ng/l, p=0.3). Nồng độ somatostatin cũng không có sự khác biệt đáng kể giữa dapagliflozin và giả dược trong cả hai điều kiện kẹp. Tuy nhiên, nồng độ ceton trong huyết tương tăng đáng kể sau khi điều trị bằng dapagliflozin so với giả dược trong OGTTC (trung vị 0.10 vs 0.03 mmol/l, p<0.001) và HEC (trung vị 0.15 vs 0.03 mmol/l, p<0.001). Hơn nữa, các phân tích thăm dò cho thấy nồng độ glucose trong huyết tương thấp hơn đáng kể trong OGTTC với dapagliflozin (7.84 vs 8.53 mmol/l, p<0.001), chỉ ra cải thiện kiểm soát đường huyết. Quan trọng là, không có sự cố nghiêm trọng hay các đợt hội chứng acid ceton tiểu đường xảy ra, mặc dù có ghi nhận tăng nhẹ, không triệu chứng của ceton. Các phát hiện này nhất quán trong các phân tích theo giao thức và không có hiệu ứng kéo dài.
Bình luận Chuyên gia
Trái ngược với dữ liệu thăm dò ban đầu và các nghiên cứu ở bệnh tiểu đường tuýp 2 cho thấy tăng tiết GLP-1 với ức chế SGLT2, thử nghiệm này không tìm thấy tác động lên tiết incretin hay glucagon trong bệnh tiểu đường tuýp 1. Điều này có thể do thiếu chức năng tế bào beta nội sinh ảnh hưởng đến tín hiệu hormon enteroinsular. Sự vắng mặt của tăng glucagon trái ngược với một số báo cáo chỉ ra tăng tiết glucagon từ tế bào alpha do ức chế SGLT2, có thể phản ánh sự khác biệt giữa nồng độ thuốc in vitro và in vivo hoặc độ phức tạp sinh lý. Tăng ceton mặc dù glucagon không thay đổi ngụ ý kích thích sản xuất ceton thông qua các cơ chế độc lập với glucagon, có thể liên quan đến giảm liều insulin, tăng lipolysis, hoặc giảm thanh thải ceton qua thận. Sự tăng ceton nhẹ mà không có acid ceton tiểu đường lâm sàng nhấn mạnh tầm quan trọng của lựa chọn bệnh nhân và theo dõi chặt chẽ trong quá trình sử dụng dapagliflozin. Giảm nồng độ glucose trong huyết tương và có khả năng giảm nhu cầu insulin xác nhận lợi ích tiết kiệm insulin của dapagliflozin trong quản lý bệnh tiểu đường tuýp 1.
Hạn chế
Thiết kế mở nhãn có thể gây ra thiên lệch trong hành vi của người tham gia và đánh giá kết quả, mặc dù sự tăng ceton đã biết có thể dẫn đến việc mở nhãn một phần bất kể hiệu ứng giả dược. Chế độ dinh dưỡng không được chuẩn hóa, có thể ảnh hưởng đến sự biến động của GLP-1. Đường huyết trong quá trình kẹp lệch khỏi mức euglycaemia nghiêm ngặt nhưng không khác biệt giữa các nhóm. Nồng độ insulin trong huyết tương không được đo, hạn chế hiểu biết về sự tương tác chính xác giữa insulin và hormon. Mẫu nhỏ hạn chế tính tổng quát và ngăn cản phân tích nhóm con như hiệu ứng giới tính. Kết quả dài hạn và các nhóm lớn hơn vẫn cần thiết để hiểu đầy đủ các ý nghĩa lâm sàng.
Kết luận
Liệu pháp bổ trợ ngắn hạn bằng dapagliflozin ở người lớn mắc bệnh tiểu đường tuýp 1 tăng sản xuất ceton mà không ảnh hưởng đến tiết GLP-1, glucagon hoặc somatostatin. Mặc dù nó cải thiện kiểm soát đường huyết và giảm nồng độ glucose trong huyết tương, quá trình sản xuất ceton liên quan làm nổi bật nguy cơ tăng cao của hội chứng acid ceton tiểu đường đòi hỏi sự cảnh giác lâm sàng cẩn thận. Các kết quả này nhấn mạnh sự cần thiết của liệu pháp cá nhân hóa, giáo dục bệnh nhân và theo dõi ceton khi tích hợp các chất ức chế SGLT2 vào quản lý bệnh tiểu đường tuýp 1. Cần tiếp tục nghiên cứu về tác động hormone dài hạn và các chiến lược giảm thiểu DKA để tối ưu hóa an toàn và hiệu quả.