ハイライト
- 新規心筋梗塞分類は、当初Type 2 MIと診断された患者における自発性、二次性、非心筋梗塞を区別します。
- 冠動脈造影と心臓磁気共鳴画像を使用した心臓画像が、従来の臨床基準を超えた診断の特異性を向上させます。
- 二次性心筋梗塞患者では、悪性結果が高くなるため、画像駆動型再分類が高リスクグループへの対策に役立ちます。
- 精緻化された分類は、急性疾患における心筋梗塞の過剰診断を減らし、適切な管理戦略を促進します。
研究背景と疾患負担
急性心筋梗塞(MI)は世界中で有病率と死亡率の主因であり、著しい臨床的多様性があります。供給-需要不一致による心筋損傷を特徴とするType 2心筋梗塞の分類は、広範で多様な患者集団をカバーしています。この多様性は、現在の診断が臨床判断、心臓バイオマーカー、心電図変化に基づいているため、診断が不明確な場合が多く、治療経路も明確ではありません。誤分類は不適切な管理につながる可能性があり、過度な治療や治療不足のいずれかが生じます。したがって、より客観的で精密な診断基準を開発して、MIサブタイプを精緻化し、予後を改善し、治療をガイドすることが急務です。特に高度な心臓画像モダリティを活用することが求められています。
研究デザイン
この前向きコホート研究は2018年1月から2020年10月に実施され、Type 2心筋梗塞の臨床診断基準を満たす108人の患者が登録されました。8人の患者が同意を取り下げたり、検査を完了しなかったため、最終的な研究コホートは100人(中央値年齢65歳[55-74]、女性43%)になりました。全患者は冠動脈造影と心臓磁気共鳴画像(MRI)または心エコーを行いました。これらの画像結果と臨床データを使用して、新しい分類システムが適用され、患者を以下のカテゴリーに分類しました:
(i) 急性冠動脈病変(例えば、アテロ血栓症、冠動脈塞栓、自発性冠動脈解離、血管攣縮)による自発性心筋梗塞。
(ii) 潜在的な閉塞性冠動脈病変または新しい地域壁運動異常や心筋梗塞パターンの心筋瘢痕の存在下での急性疾患によって引き起こされる二次性心筋梗塞。
(iii) 閉塞性冠動脈病変の存在せず、画像上新しい心筋異常がない場合の非心筋梗塞。
主要評価項目には、MIタイプの正確な分類、臨床特徴の相関関係、平均4.4年間の追跡調査での悪性心血管イベントの評価が含まれました。
主要な知見
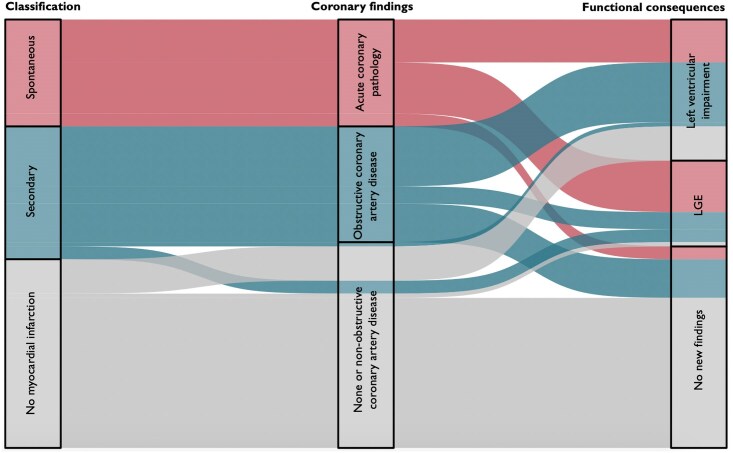
新しい分類モデルの適用により、コホートが大幅に再分類されました:25人が自発性心筋梗塞、31人が二次性心筋梗塞、44人が当初の臨床Type 2 MI診断にもかかわらず非心筋梗塞と再分類されました。
人口統計学的には、二次性心筋梗塞患者は年齢が高く、心血管リスク因子が多い、最高心臓トロポニン値が高い、過去に心筋梗塞の既往が多いという特徴がありました。一方、自発性心筋梗塞症例は若く、既知のリスク因子を持つ可能性が低かったです。
臨床的には、胸痛と心電図虚血は二次性と非MI群の間で差別化されませんでしたが、自発性心筋梗塞患者は胸痛(92%)と普遍的な心電図虚血所見を報告していました。トロポニン濃度は、自発性と二次性心筋梗塞群で有意に高かった(中央値最大トロポニン6451 ng/Lと1522 ng/L対578 ng/L;P < 0.001)。
画像モダリティは確定診断に貢献しました:自発性心筋梗塞患者の96%が侵襲的冠動脈造影を受け、CT冠動脈造影は二次性心筋梗塞群と非心筋梗塞群の42%と55%で使用されました。心臓MRIは各群の約78%の患者で行われ、MRIが不可能な場合は心エコーを補完しました。
自発性心筋梗塞で識別された急性冠動脈病変には、急性アテロ血栓症、冠動脈塞栓、自発性冠動脈解離、血管攣縮が含まれました。二次性心筋梗塞は主に閉塞性冠動脈病変(87%)を特徴としていました。非心筋梗塞と分類された患者は閉塞性病変を持たず、半数は非閉塞性冠動脈病変がありましたが、心筋梗塞の証拠はありませんでした。
長期追跡では、二次性心筋梗塞患者の悪性結果が著しく高かったことが明らかになりました。55%が死亡、再発性心筋梗塞、または心不全入院を経験しており、非心筋梗塞群(16%、P < 0.001)よりも有意に高かったです。

専門家コメント
Type 2 MI診断基準の持つ多様性は、歴史的にMIサブタイプと模倣条件との間の重複する臨床的および生化学的特徴により、医師を困惑させてきました。本研究は、高度な心臓画像を診断フレームワークに組み込むことで、患者を意味のある形で分類し、真の自発性心筋梗塞で集中した冠動脈介入が必要な患者、二次性心筋梗塞で基礎疾患と虚血性心疾患の管理が必要な患者、そして非心筋梗塞で他の診断的考慮が有益な患者を特定できることを示しています。
特に、二次性心筋梗塞と非MI群の間で胸痛の頻度と心電図変化の類似性は、症状に基づく基準の限界を強調し、診断の明確性のために画像の不可欠性を示しています。トロポニンの上昇は依然として特徴ですが、単独ではMIサブタイプを区別するのに十分ではありません。
これらのグループを区別することで、この分類はリソース配分を最適化し、不要な侵襲的手術を削減し、高リスクサブセットに治療を対象化することで、結果を改善することができます。
ただし、制限点としては、単一コホート設計と高度な画像技術を持つ三次医療機関への選択的バイアスがあり、汎用性に制限がある可能性があります。より広範な多施設設定でのさらなる検証が必要です。
結論
冠動脈造影と心臓磁気共鳴画像または心エコーを指針とした新しい臨床分類の実施は、従来のType 2 MI基準を超えて診断の精度を向上させます。このアプローチは、急性疾患における心筋梗塞の過剰診断を大幅に削減し、悪性心血管イベントのリスクが高い患者を特定します。この分類を臨床実践に取り入れることで、治療決定を精緻化し、患者の結果を改善するための個別化された管理戦略を促進することができます。
参考文献
Boeddinghaus J, Bularga A, Taggart C, Wereski R, McDermott M, Thurston AJF, Ferry AV, Williams MC, Baker AH, Dweck MR, Newby DE, Chapman AR, Lindahl B, Mills NL; DEMAND-MI Investigators. Implications of a new clinical classification of acute myocardial infarction. Eur Heart J Acute Cardiovasc Care. 2025 Mar 22;14(3):131-141. doi: 10.1093/ehjacc/zuaf002 IF: 4.6 Q1 . PMID: 39824208 IF: 4.6 Q1 ; PMCID: PMC11929527 IF: 4.6 Q1 .
ClinicalTrials.gov Identifier: NCT03338504