引言和背景
过去十年,经导管主动脉瓣植入术(TAVI)彻底改变了严重症状性主动脉狭窄(AS)的管理。最初,TAVI仅限于手术风险极高或禁止手术的患者,但随着随机试验显示TAVI在中危和选定低危人群中的短期结果与外科主动脉瓣置换术(SAVR)相当或更优,TAVI迅速扩展。里程碑式的试验如PARTNER、SURTAVI、PARTNER 3和Evolut Low Risk推动了指南更新(ACC/AHA,ESC/EACTS)和临床实践。1,2
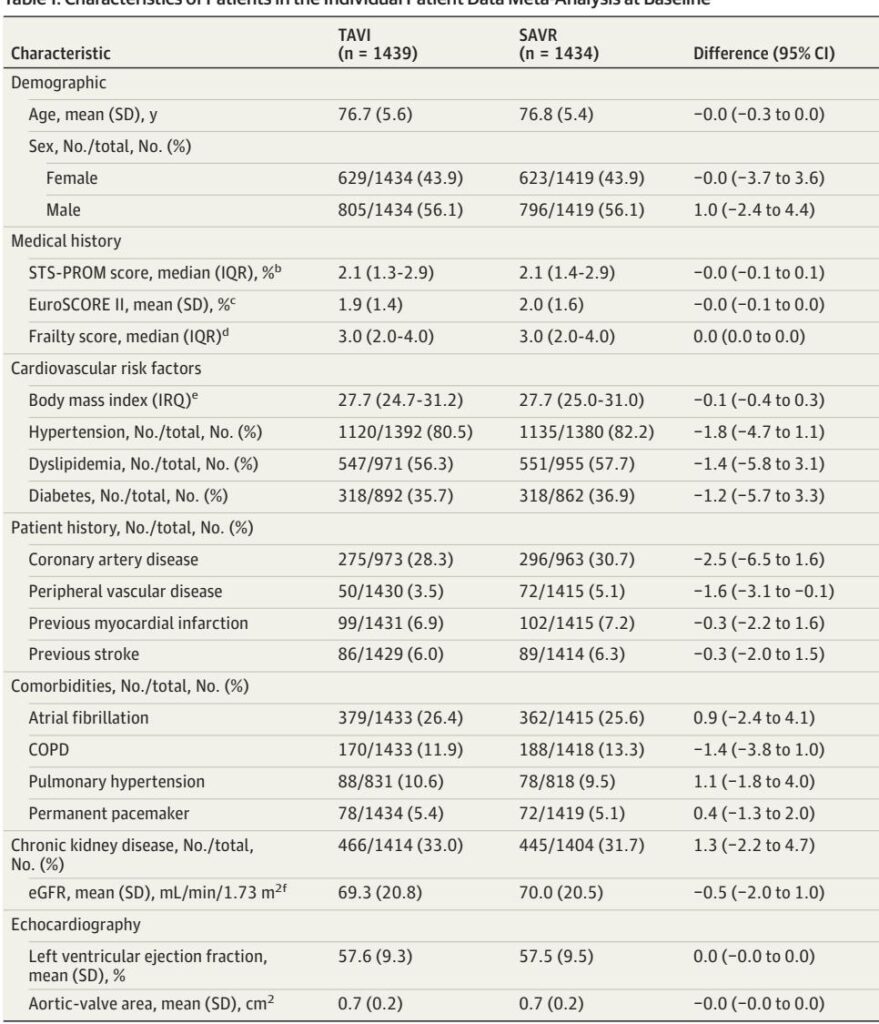
然而,随机试验在设计、瓣膜类型、患者选择和随访方面存在重要异质性。研究者发起的“实用”试验招募了更广泛、更具代表性的患者;行业资助的试验通常采用狭窄的纳入标准和特定瓣膜的协议。为了调和差异并提高精确度,Ludwig等人对四个研究者发起的随机临床试验(DEDICATE、NOTION、NOTION-2、UK TAVI)进行了个体参与者数据(IPD)荟萃分析,并将这些结果与四个行业试验(PARTNER 2A、PARTNER 3、SURTAVI、Evolut Low Risk)的汇总数据相结合。汇总分析涵盖了8项试验和约9,000名患者(IPD n=2,873;总体n≈9,069),重点关注1年临床结果。3
为什么现在这项分析很重要:临床医生和指南委员会面临将TAVI应用于更年轻或更低风险患者的压力。IPD荟萃分析提供了患者级别的协调,允许一致建模竞争风险,并提供比单一试验或标准汇总荟萃分析更强大的亚组见解。结果应影响心脏团队的决策、知情同意讨论和指南更新——同时突出需要长期数据的空白。
新荟萃分析亮点
– 主要发现:在研究者发起的试验中,TAVI在1年内降低了全因死亡或任何中风的复合终点风险(1阶段IPD sHR 0.73;95% CI, 0.56–0.95)。结合IPD和汇总数据的2阶段分析得出类似的总体危险比为0.76(95% CI, 0.60–0.97)。3
– 死亡率:在IPD集中,TAVI组1年的全因死亡率较低(HR 约0.55;95% CI, 0.38–0.81)。加入行业试验后,这一信号减弱,总体HR为0.80,未达到传统统计学意义。3
– 中风:在汇总数据集中,1年内任何中风(致残+非致残)无显著差异;事件曲线在6个月左右交叉,表明复杂的动态变化。3
– 次要信号:TAVI与较少的新发房颤但更多的永久起搏器植入和更高的1年主动脉瓣再干预率相关——部分原因是早期一代瓣膜。3
– 亚组:复合终点的获益在STS-PROM ≥2%的患者中更为明显,且在年龄≥75岁的患者中有趋势。包括双叶AS患者(NOTION-2队列)减弱了TAVI的获益。3
关键信息点:
– 对于许多低至中危的三叶严重症状性AS患者,当代证据支持TAVI作为替代选项——在某些情况下是首选选项。
– 决策应个性化:解剖结构(包括双叶瓣)、预期寿命、瓣膜耐久性优先级和传导疾病风险是选择治疗方案的核心。
更新的建议和主要变化(与先前指导相比)
荟萃分析并未取代正式的指南声明,但它以一种与近期指南趋势一致并加强的方式整合了RCT证据。以下是新证据如何完善先前建议(ACC/AHA 2020;ESC/EACTS 2021)1,2的总结:
– 之前的观点(ACC/AHA 2020;ESC/EACTS 2021):推荐TAVI作为老年患者或高/禁止手术风险患者的首选方法;在选定的低风险患者中,根据年龄、解剖结构和患者偏好,TAVI是一个合理的替代方案。1,2
– 新证据的影响:IPD荟萃分析显示,在低至中危患者中,TAVI在1年内的复合死亡或中风风险方面具有早期临床优势——支持在年龄≥65-75岁、三叶解剖结构和合适通路的患者中更广泛使用TAVI。3
表:概念比较(简化版)
– 更适合TAVI的人群:低至中危三叶AS患者,特别是STS-PROM ≥2%或年龄≥75岁。
– 需谨慎的人群:<70岁的患者、双叶瓣、复杂根部解剖结构或有显著终身瓣膜耐久性担忧的患者——证据有限或减弱。3,5
推动更新的证据
– 多个低风险随机试验(PARTNER 3、Evolut Low Risk;5年数据)显示TAVI在关键临床结果方面不劣于SAVR。7,8,22
– 研究者发起的实用RCT(DEDICATE、UK TAVI、NOTION / NOTION-2)捕获了更多异质性的“真实世界”患者;IPD汇总通过协调终点和启用亚组分析放大了它们的见解。3–5
按主题的建议和实用指导
以下是基于汇总证据、试验方案和当代指南原则的临床医生关注的建议和操作细节。
1) 谁符合条件:诊断和临床标准
– 指征:符合指南阈值的严重症状性主动脉狭窄(例如,平均梯度≥40 mmHg,主动脉瓣面积≤1.0 cm2或指数标准)且症状状态与心脏团队评估一致。1,2
– 手术风险:低至中等手术风险(汇总IPD的中位STS-PROM约为2.1%;范围包括STS-PROM <2%和≥2%)。荟萃分析显示,当STS-PROM ≥2%时,复合终点的获益更强。3
– 解剖结构:最佳证据适用于三叶主动脉瓣解剖结构。双叶AS患者大多被排除在外或形成小队列(NOTION-2双叶队列减弱了获益);应用TAVI时应谨慎。3,5
建议(实用):对于年龄≥75岁或STS-PROM ≥2%且具有三叶解剖结构和合适血管通路的患者,经过心脏团队评估后,可将TAVI作为一线选择(证据质量:1年复合终点的中等;IPD GRADE评估见研究)。3
2) 心脏团队决策框架
– 强制多学科评估(心脏外科医生、介入心脏病学家、影像学专家、麻醉师、必要时的老年人/虚弱评估)。
– 共享决策,结合预期寿命、患者价值观(例如,优先考虑恢复时间而非耐久性)、解剖适应性(瓣环大小、钙化、冠状高度)和传导疾病风险。
3) 瓣膜平台和通路
– 瓣膜选择应考虑患者解剖结构和操作者经验。球囊扩张和自膨胀平台有不同的传导和瓣周漏特征。最近的试验包括多个设备代次——较新设备的改进可能减少早期设备相关的并发症。3,7,8
– 当可行时,首选股动脉通路,因为其侵入性较小且恢复较快;替代通路仅用于周围解剖结构不适合的情况。
4) 传导异常和起搏器计划
– TAVI携带较高的新永久起搏器植入率(PPI)(IPD:TAVI 15.4% vs SAVR 6.9%),主要由自膨胀假体和基线传导疾病驱动。3
实用步骤:
– 基线心电图和仔细评估是否存在传导疾病(例如,RBBB,AV阻滞)以选择瓣膜类型。
– TAVI后至少监测48-72小时的心律,如有进行性传导疾病的迹象,应咨询电生理学。
– 向患者告知较高的PPI风险及其对随访和潜在起搏依赖的影响。
5) 中风预防和围手术期脑保护
– 荟萃分析未显示TAVI在1年内中风风险方面的一致减少。栓子保护装置的数据不一;尚未成为所有患者的标准护理。3
建议:遵循机构抗凝策略,并在有特别高的栓塞风险或严重的瓣叶/瓣环钙化的患者中选择性地考虑栓子保护,直到有更强的证据或指南认可。
6) 再干预和瓣膜耐久性
– 汇总分析发现TAVI后的1年主动脉瓣再干预率较高,受早期瓣膜代次的影响。5-10年以上长期耐久性数据仍然是年轻患者的关键不确定性。3,20–23,25,26
实用指导:
– 对于预期寿命较长(<70岁)的患者,优先讨论耐久性、未来可能的再干预(瓣中瓣策略与再次SAVR)和可用的长期试验证据。
– 维持结构化的超声心动图监测(出院、30天、1年,然后每年或按临床需要)以检测早期结构性瓣膜退化。
7) 术后抗凝策略
– 抗凝方案因试验和设备而异;与ACC/AHA或ESC指南和个体出血/血栓风险保持一致。当前证据支持在没有其他口服抗凝指征的TAVI患者中使用单抗血小板治疗,但应根据患者合并症(例如,AF,既往血栓栓塞)进行调整。1,2
8) 随访和监测
– 推荐的实用随访时间表:出院和30天时的临床评估和心电图;出院、30天和1年的经胸超声心动图;此后每年进行临床和超声心动图随访。如出现新的症状(呼吸困难、晕厥),应尽快进行成像和心脏病学评估。
9) 特殊人群
– 双叶AS:证据有限,且在汇总数据中获益减弱;谨慎处理——考虑对许多年轻的双叶患者进行SAVR,或仅在有经验的中心并在详细影像评估后进行TAVI。3,5
– <70岁的患者:缺乏长期耐久性数据,无法广泛推荐TAVI作为默认选择;共享决策至关重要。
– 脆弱或合并症患者:实用IIT包括较高的事件率,反映了现实世界的风险。心脏团队的决策应权衡脆弱性、预期恢复和患者目标。
专家评论和见解
委员会作者和其他专家强调的内容:
– 协调的IPD增强了对TAVI在更广泛、更具代表性的人群中短期优势的信心。早期累积发病率的差异有利于TAVI,表明与侵入性较小的方法相关的围手术期发病率和死亡率降低。3
– 专家提出的注意事项:
– 耐久性仍然是主要限制。尽管某些试验(NOTION、PARTNER 2A、SURTAVI、PARTNER 3、Evolut Low Risk)的5年和8-10年数据显示出一些令人放心的结果,但观察到了晚期事件的信号,需要更长时间的汇总IPD随访。20–23,25,26
– 试验中不同代次设备的异质性使解释复杂:早期设备的安全性和耐久性特征不同。需要持续监控当代设备。
– 双叶解剖结构和非常年轻的患者仍然存在争议——试验证据稀少且不一致;许多专家建议对年轻双叶患者进行SAVR,除非有令人信服的设备特异性证据。
共识领域:TAVI是许多低至中危患者在心脏团队评估后的一个适当选择;共享决策和个体化风险收益讨论是必不可少的。3
争议领域:长期瓣膜耐久性和年轻患者及双叶瓣患者的最优管理策略;减少TAVI后传导疾病的战略仍是一个活跃的研究领域。27,28
对临床实践的实用影响
– 患者选择将发生变化:预计TAVI在老年和许多中危患者中的应用会增加,而年轻患者、复杂解剖结构或耐久性优先的患者将继续接受SAVR。
– 心脏团队的工作流程应得到强化:多学科方法不是可选的——结果取决于影像学专业知识、设备选择和外科支持。
– 知情同意应扩展到包括:
– 汇总IPD显示TAVI在1年内降低死亡或中风风险的证据。3
– TAVI后较高的PPI风险及其潜在影响。3
– 关于长期耐久性和再干预的不确定性。
– 系统规划:TAVI的广泛应用需要设备供应、操作者培训、影像能力以及结构化的随访诊所的基础设施。
虚构案例:应用证据
约翰·史密斯,78岁,劳力性呼吸困难;超声心动图显示严重三叶主动脉狭窄(AVA 0.8 cm2),STS-PROM 2.4%,中度慢性肾病(eGFR 50)。经过心脏团队评估比较风险和价值观,并考虑到合适的股动脉通路和约翰强烈希望避免胸骨切开术和更快恢复,团队提供了TAVI。讨论包括IPD荟萃分析的结果(TAVI在1年内降低死亡或中风风险)、较高的起搏器风险(及心律监测计划)以及常规超声心动图监测的需要。这种共享决策尊重患者偏好,同时以最佳可用的汇总证据为基础。3
我们还需要什么——研究和数据空白
– 长期耐久性:5-10+年的汇总IPD分析,以定义各瓣膜平台和患者亚组的结构性瓣膜退化、晚期死亡率和再干预风险。20–23,25,26
– 双叶瓣:针对双叶解剖结构的随机数据和设备优化。
– 年轻患者:<70岁患者的试验或登记研究,结合生活质量评估和终身再干预规划。
– 减少TAVI后起搏器率的传导缓解策略,包括程序技术、瓣膜选择和设备设计。27,28
– 与汇总IPD验证试验发现的真实世界注册数据链接,涵盖不同健康系统的未选择人群。
参考文献
1. Otto CM, Nishimura RA, Bonow RO, et al. 2020 ACC/AHA Guideline for the Management of Patients With Valvular Heart Disease. Circulation. 2021;143(5):e35–e71. doi:10.1161/CIR.0000000000000932
2. Vahanian A, Beyersdorf F, Praz F, et al; ESC/EACTS Scientific Document Group. 2021 ESC/EACTS guidelines for the management of valvular heart disease. Eur Heart J. 2022;43(7):561–632. doi:10.1093/eurheartj/ehab395
3. Ludwig S, Klimek M, Bay B, et al. Transcatheter or Surgical Treatment of Patients With Aortic Stenosis at Low to Intermediate Risk: An Individual Participant Data Meta–Analysis. JAMA (published 2025). (Primary paper summarized.)
4. Toff WD, Hildick–Smith D, Kovac J, et al; UK TAVI Trial Investigators. Effect of TAVI vs SAVR on all–cause mortality in patients with aortic stenosis: randomized trial. JAMA. 2022;327(19):1875–1887. doi:10.1001/jama.2022.5776
5. Jørgensen TH, Thyregod HGH, Savontaus M, et al; NOTION–2 investigators. NOTION–2 trial. Eur Heart J. 2024;45(37):3804–3814. doi:10.1093/eurheartj/ehae331
6. Leon MB, Smith CR, Mack MJ, et al; PARTNER 2 Investigators. N Engl J Med. 2016;374(17):1609–1620. doi:10.1056/NEJMoa1514616
7. Mack MJ, Leon MB, Thourani VH, et al; PARTNER 3 Investigators. N Engl J Med. 2019;380(18):1695–1705. doi:10.1056/NEJMoa1814052
8. Popma JJ, Deeb GM, Yakubov SJ, et al; Evolut Low Risk Trial Investigators. N Engl J Med. 2019;380(18):1706–1715. doi:10.1056/NEJMoa1816885
9. Reardon MJ, Van Mieghem NM, Popma JJ, et al; SURTAVI Investigators. N Engl J Med. 2017;376(14):1321–1331. doi:10.1056/NEJMoa1700456
10. Thyregod HG, Steinbrüchel DA, Ihlemann N, et al. NOTION 1–year results. J Am Coll Cardiol. 2015;65(20):2184–2194. doi:10.1016/j.jacc.2015.03.014
11. Guyot P, Ades AE, Ouwens MJ, Welton NJ. Reconstructing data from published Kaplan–Meier curves. BMC Med Res Methodol. 2012;12:9. doi:10.1186/1471-2288-12-9
12. Burke DL, Ensor J, Riley RD. One–stage and two–stage IPD meta–analysis approaches. Stat Med. 2017;36(5):855–875. doi:10.1002/sim.7141
13. Katsahian S, Resche–Rigon M, Chevret S, Porcher R. Mixed proportional hazards for subdistribution. Stat Med. 2006;25(24):4267–4278. doi:10.1002/sim.2684
14. Rueten–Budde AJ, Putter H, Fiocco M. Investigating hospital heterogeneity with competing risks frailty model. Stat Med. 2019;38(2):269–288. doi:10.1002/sim.8002
15. Putter H, Fiocco M, Geskus RB. Competing risks and multi–state models tutorial. Stat Med. 2007;26(11):2389–2430. doi:10.1002/sim.2712
16. Zhang X, Zhang MJ, Fine J. Proportional hazards regression for the subdistribution. Stat Med. 2011;30(16):1933–1951. doi:10.1002/sim.4264
17. Watkins C, Bennett I. Combining counts with hazard ratios. Res Synth Methods. 2018;9(3):352–360. doi:10.1002/jrsm.1301
18. Higgins JPT, Thomas J, Chandler J, et al. Cochrane Handbook for Systematic Reviews of Interventions version 6.5 (2024).
19. Guyatt GH, Oxman AD, Vist GE, et al; GRADE Working Group. BMJ. 2008;336(7650):924–926. doi:10.1136/bmj.39489.470347.AD
20. Makkar RR, Thourani VH, Mack MJ, et al; PARTNER 2 5–year outcomes. N Engl J Med. 2020;382(9):799–809. doi:10.1056/NEJMoa1910555
21. Van Mieghem NM, Deeb GM, Søndergaard L, et al; SURTAVI 5–year outcomes. JAMA Cardiol. 2022;7(10):1000–1008. doi:10.1001/jamacardio.2022.2695
22. Mack MJ, Leon MB, Thourani VH, et al; PARTNER 3 5–year outcomes. N Engl J Med. 2023;389(21):1949–1960. doi:10.1056/NEJMoa2307447
23. Forrest JK, Yakubov SJ, Deeb GM, et al. Low Risk 5–Year outcomes. J Am Coll Cardiol. 2025;85(15):1523–1532. doi:10.1016/j.jacc.2025.03.004
24. Doenst T, Gregg AC, Kirov H, et al. Meta–analysis of low–risk randomized trials with 5–year follow up. Eur J Cardiothorac Surg. 2025;67(7):ezaf215. doi:10.1093/ejcts/ezaf215
25. Jørgensen TH, Thyregod HGH, Ihlemann N, et al. Eight–year outcomes NOTION. Eur Heart J. 2021;42(30):2912–2919. doi:10.1093/eurheartj/ehab375
26. Thyregod HGH, Jørgensen TH, Ihlemann N, et al. NOTION 10–year outcomes. Eur Heart J. 2024;45(13):1116–1124. doi:10.1093/eurheartj/ehae043
27. Bisson A, Bodin A, Herbert J, et al. Pacemaker implantation after TAVI: JAHA. 2020;9(9):e015896. doi:10.1161/JAHA.120.015896
28. Ullah W, Zahid S, Zaidi SR, et al. Predictors of PPI after TAVI—a systematic review. JAHA. 2021;10(14):e020906. doi:10.1161/JAHA.121.020906
结论
IPD荟萃分析整合了随机证据,显示在1年内,对于许多低至中危的三叶严重症状性AS患者,TAVI在降低死亡或中风的复合终点风险方面优于SAVR。虽然这些发现增强了更广泛使用TAVI的理由,但由于缺乏长期耐久性数据,对于年轻患者和双叶解剖结构的患者仍存在不确定性。共享决策、正式的心脏团队评估和长期监测仍然是必要的,随着领域的发展和更长期的汇总数据变得可用。